Поражение периферических нервов может проявляться болью, нарушением чувствительности, параличом и другими неприятными симптомами. Неврит органов чувств способен вызывать тяжелые осложнения, включая снижение остроты зрения и глухоту. Эти заболевания возникают спонтанно или формируются на фоне других патологических состояний. Эффективное лечение возможно с помощью лекарственных препаратов, физиотерапии и хирургических процедур. После лечения пациенту требуется реабилитация.
Основные сведения

Неврит — воспалительное заболевание периферической нервной системы, возникающее на фоне инфекций, травм, метаболических расстройств, аутоиммунных патологий и других недугов. Распространенные симптомы болезни включают болевой синдром, снижение чувствительности и мышечную слабость. Разрушение оболочек нервных волокон возможно при системных аутоиммунных расстройствах, вроде рассеянного склероза. Диагноз подтверждается с помощью лабораторных тестов и инструментальных обследований.
Особенно тяжело протекает полиневрит, характеризующийся повреждением сразу нескольких нервов в разных анатомических зонах. Полиневрит может быть осложнением вирусной инфекции или заболевания обмена веществ. Некоторые инфекционные агенты способны проникать в нервные волокна. Множественный неврит обычно поражает спинномозговые нервы. Возможно распространение патологического процесса в головной мозг.
Согласно эпидемиологическим данным, неврит чаще всего диагностируется у людей в возрасте от 20 до 65 лет. Пожилые люди, страдающие от хронических патологий, в большей степени подвержены поражению нервной системы. Своевременное лечение позволяет добиться выздоровления в большинстве случаев. Множественное поражение нервов может иметь прогрессирующее течение, поэтому в этом случае прогноз иногда неблагоприятный.
Нервная система
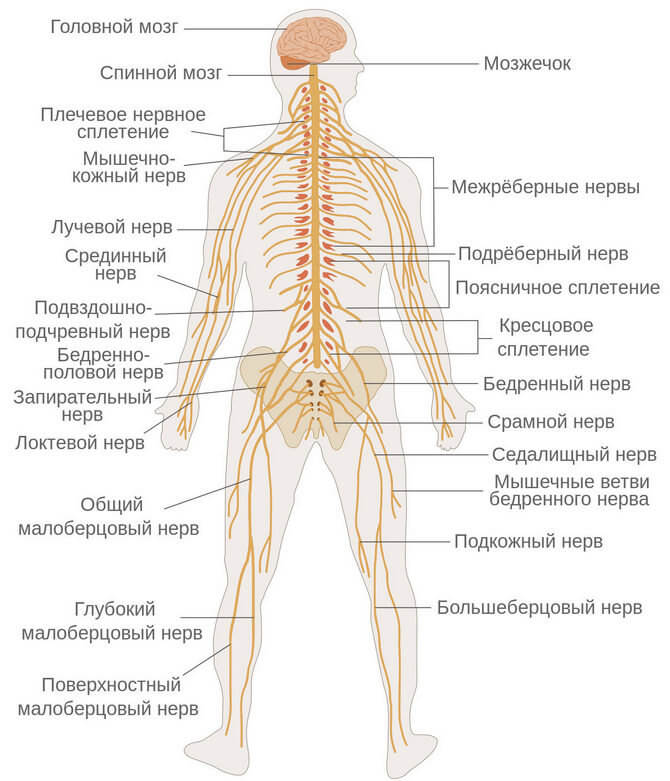
Главной функцией нервной системы (НС) является регуляция организма. Центральная нервная система, образованная спинным и головным мозгом, контролирует сердцебиение, дыхание и сознательную активность человека. Периферическая нервная система регулирует состояние внутренних органов и координирует двигательную активность. Сложные функции НС обеспечиваются разнообразными рефлексами. Так, с помощью рефлекторной деятельности периферической нервной системы человек быстро отдергивает руку от горячих предметов.
Нервная система образована клетками (нейронами) и вспомогательными структурами. Нейроны имеют короткие и длинные отростки, необходимые для координации деятельности НС и передачи информации. Например, длинные отростки клеток, называемые аксонами, передают сенсорную информацию в головной мозг. Другие отростки передают импульс в мышцы, благодаря чему тело меняет свое положение. Вспомогательные клетки изолируют аксоны миелиновой оболочкой. Миелин необходим для быстрого проведения сигналов.
Главные отделы центральной нервной системы (ЦНС) защищены костями черепа. Гематоэнцефалический барьер предотвращает попадание вредных веществ в клетки головного мозга. Периферическая нервная система не обладает такими защитными свойствами, поэтому этот орган чаще подвергается неблагоприятным воздействиям.
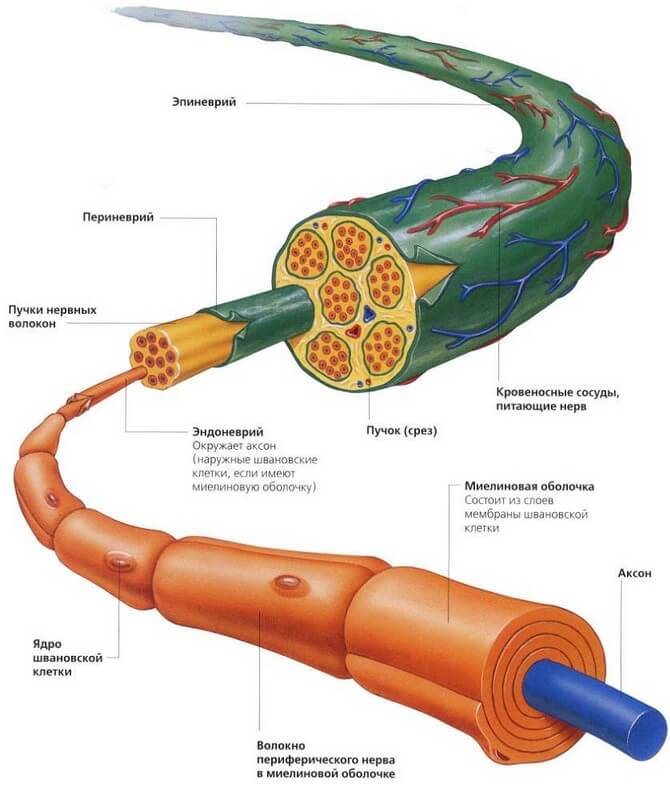
Механизм формирования патологии
Периферический неврит возникает из-за местных или системных патологических процессов. Нервные волокна повреждаются из-за химических и физических воздействий, включая переохлаждение и травмы. Местное воспаление тканей часто обуславливает невралгию черепных нервов. Некоторые нервные волокна проходят через узкие костные каналы, поэтому отек окружающих тканей нарушает кровоснабжение органа. Немаловажную роль в этиологии играют врожденные дефекты костей и нервной системы.
Патогенез неврита зависит от вида патологического воздействия. Вирусы и токсины обычно разрушают изоляционную оболочку нервных волокон, а травмы приводят к разрыву тканей. Нарушение притока крови к органу осложняется дистрофией нерва. К сожалению, регенеративные способности нервной системы ограничены, поэтому значительное повреждение нейронов и их отростков приводит к появлению необратимых осложнений.
Известные причины
Этиология неврита может быть связана с любым заболеванием, влияющим на структуру или питание нервных волокон.
Основные причины:
- Инфекционные заболевания. Чаще всего неврит возникает при вирусных инфекциях, вроде ветрянки, кори и гриппа. Некоторые патогены способны перемещаться по нервным отросткам и распространяться в пределах НС. Повреждение нервов также возникает при бактериальных, протозойных и грибковых инфекциях.
- Аутоиммунные расстройства. Хронические инфекции, врожденные нарушения и другие факторы нарушают работу защитных систем организма, из-за чего клетки иммунитета начинают атаковать здоровые ткани. Поражение миелиновых оболочек нервных волокон в первую очередь характерно для рассеянного склероза. Распространенным осложнением рассеянного склероза является оптический неврит.
- Травмы мягких тканей и костей. Черепно-мозговая травма, перелом костей конечностей, ушибы и осложнения оперативных вмешательств могут вызывать посттравматический неврит. Самым опасным осложнением травм является полный разрыв нервного волокна.
- Сосудистые заболевания, при которых ухудшается кровоснабжение тканей. Нейронам нужен постоянный приток крови для окисления питательных веществ и получения энергии. Даже кратковременного снижения кровотока может быть достаточно для повреждения клеток. Главной причиной сосудистых патологий является атеросклероз, характеризующийся отложением жировых бляшек на стенках сосудов.
- Болезни обмена веществ — врожденные или приобретенные нарушения метаболизма. Например, при сахарном диабете стенки сосудов истончаются из-за повышенной концентрации глюкозы в крови.
- Токсическое повреждение нейронов. Вредные химические соединения проникают в клетки НС через сосуды или соседние ткани. Отравление тяжелыми металлами приводит к тяжелому повреждению головного мозга и периферических нервов.
- Опорно-двигательные патологии, при которых отростки нейронов сдавливаются. Это остеохондроз, позвоночная грыжа, врожденные костные деформации и другие состояния.
Определение локализации боли и нарушения чувствительности помогает врачу сузить область диагностического поиска.
Факторы риска
Помимо перечисленных выше состояний в этиологию неврита включают разнообразные факторы, связанные с образом жизни и анамнезом человека. Различные формы предрасположенности обусловлены наследственностью и вредными привычками.
Ключевые факторы риска:
- Врожденный или приобретенный иммунодефицит. Нарушение функций иммунитета увеличивает риск инфицирования организма. У пациентов с ВИЧ-инфекцией риск возникновения неврита выше.
- Прием определенных медикаментов. Некоторые антибиотики и кортикостероиды увеличивают риск формирования аутоиммунных патологий, включая рассеянный склероз.
- Неврологические и аутоиммунные заболевания у близких родственников. Мутантные гены, передающиеся по наследству, обуславливают появление болезней.
- Вредные привычки. Этиловый спирт и вещества, содержащиеся в табачном дыме, негативно влияют на нервную систему. Также курение увеличивает риск появления респираторных инфекций, осложняющихся невритом черепных нервов.
- Особенности профессиональной деятельности. У пианистов нередко диагностируется невралгия срединного нерва.
- Хирургическое и стоматологическое лечение. Врач может повредить орган во время вмешательства или назначить антибиотик, провоцирующий развитие болезни. Неврит тройничного нерва иногда возникает после удаления зуба.
- Эндокринные расстройства. Например, при тиреотоксикозе возможно токсическое повреждение нервных волокон.
- Неудобное положение тела. Воспаление малоберцового нерва возникает у часто сидящих на корточках людей.
Многие факторы риска могут быть устранены с помощью простых профилактических мероприятий. Пациентам из группы риска необходимо регулярно проходить скрининговые обследования, направленные на поиск бессимптомных патологий.
Классификация
Заболевание классифицируют по месту возникновения, характеру клинического течения и причинам появления. С точки зрения этиологии выделяют токсический, травматический, врожденный, инфекционный и аутоиммунный невриты. Воспаление может затрагивать структуры, расположенные в центральной или периферической нервной системе. Так, при поражении черепных нервов воспалительный процесс может начинаться в ядрах головного мозга. Визуальные методы диагностики помогают уточнить локализацию патологии.
По характеру клинического течения болезнь может быть острой или хронической. Острое поражение нервных волокон возникает внезапно. Пациент страдает от острой боли, лихорадки, парезов и других неприятных симптомов. В большинстве случаев острый неврит является следствием инфекции или интоксикации организма. Хроническая форма недуга формируется из-за неэффективного или несвоевременного лечения. У пациента периодически возникают обострения и периоды ремиссии.
Как проявляется неврит
Признаки болезни зависят от функций, степени повреждения и области расположения нервного волокна. Также определенную роль играет этиология болезни. Например, травматический неврит обычно проявляется в первые часы после перелома костей или отека мягких тканей, а осложнения аутоиммунных расстройств развиваются в течение многих месяцев и даже лет.
Характер пораженного нерва также важен. Орган может состоять из нескольких структур, имеющих разные функции. Повреждение чувствительных волокон приводит к онемению, а воспаление двигательных нервов проявляется парезами и параличами. Общим признаком большинства форм патологии является болевой синдром. Боль возникает в покое или во время движения иннервируемых мышц.
Частные симптомы неврита:
- воспаление зрительного или отводящего нерва: снижение остроты зрения, появления слепых пятен в поле зрения, боль во время движения глазного яблока;
- воспаление преддверно-улитковый нерва: снижение слуха, шум в ушах, нарушение координации в пространстве, тошнота и изменение походки;
- поражение бедренного нерва: нарушение разгибания ноги, боли в нижней конечности и отсутствие коленного рефлекса;
- невралгия солнечного сплетения: боли в верхней части живота, тошнота;
- лицевой неврит: нарушение подвижности мимических мышц и боли в области лица.
Таким образом, болезненность четко прослеживается в области прохождения нервных волокон или в зоне расположения иннервируемых нервом анатомических образований.
Осложнения
Воспалительные заболевания нервной системы вызывают обратимые и необратимые изменения в организме. Степень тяжести состояния зависит от длительности воздействия патологического фактора на ткани. При длительном недостатке кровотока в нервных волокнах возникают дистрофические изменения, а травмы и отравления могут приводить к полному разрушению тканей.
Возможные негативные последствия:
- снижение остроты зрения или полная слепота при оптическом неврите;
- ухудшение слуха или глухота при поражении преддверно-улиткового нерва;
- необратимое нарушение двигательной активности в мышце или отсутствие чувствительности (онемение);
- нарушение глотания (бульбарный неврит);
- распространение инфекции в другие отделы периферической нервной системы (полиневрит).
Предупредить развитие опасных осложнений можно только с помощью своевременного лечения, направленного на устранение первопричины болезни.
Диагностика
Для прохождения обследования необходимо записаться на прием к неврологу. Врач подробно изучает жалобы пациента и собирает анамнестические данные для выявления факторов риска болезни. Общий осмотр помогает уточнить локализацию и характер симптомов. Важную роль в первичной диагностике играет оценка рефлекторной деятельности нервной системы. При поражении различных отделов НС ослабевают или полностью исчезают рефлексы. В некоторых случаях появляются патологические рефлексы, вроде подъема глазных яблок вверх при попытке сомкнуть веки.

Постановка точного диагноза невозможна без дополнительных обследований. Неврологу необходимо получить визуальные данные для оценки степени повреждения тканей и уточнения локализации патологического процесса. Лабораторные тесты помогают определить причину возникновения болезни. Иногда больному требуется консультация инфекциониста, эндокринолога, ортопеда или врача другого профиля для назначения дополнительных исследований.
Инструментальные обследования
Необходимы снимки тканей в области поражения нервных волокон и функциональные тесты, позволяющие изучить работу пораженного органа.
Основные методы:
- Компьютерная или магнитно-резонансная томография — самые точные методы визуальной диагностики. Врач получает объемные послойные изображения тканей и органов. С помощью КТ можно изучить патологию центральной или периферической нервной системы, оценить состояние нерва и подготовиться к проведению операции.
- Электронейрография — специфический метод диагностики, направленный на оценку скорости проведения импульсов в нервных волокнах. Забор данных производится с помощью датчиков. Разрушение миелиновой оболочки нерва замедляет проведения сигнала.
- Электромиография — способ исследования нервно-мышечных соединений. По результатам электромиографии судят об эффективности передачи сигнала двигательного волокна к мышце. Метод позволяет исключить другие заболевания, вызывающие парезы и параличи.
- Метод вызванных потенциалов. С помощью специальных датчиков выявляются изменения в работы нервной системы, вызванные определенными стимулами. Обычно используются мышечные, слуховые, зрительные и вестибулярные стимулы.
Только с помощью визуальных и функциональных исследований можно провести эффективную дифференциальную диагностику. Врачу необходимо исключить наличие у пациента патологий, вызывающих похожую на неврит симптоматику. Специальные функциональные обследования при необходимости проводят офтальмологи, отоларингологи и врачи другого профиля.
Лабораторные тесты
Анализы назначаются для оценки тяжести состояния и выявления первопричины болезни. Главным исследуемым материалом является кровь, получаемая с помощью пункции вены.
Основные методы:
- Общий анализ крови. Нужен для оценки количества и соотношения форменных элементов крови. Увеличение числа лейкоцитов может свидетельствовать об инфекционном или воспалительном процессе в организме.
- Биохимический анализ крови. Проводится для определения концентрации веществ в жидкой части крови. Этот тест помогает выявить инфекцию, аутоиммунное расстройство или интоксикацию организма.
- Серологические тесты — анализы, направленные на поиск определенной инфекции.
- Анализ спинномозговой жидкости. Забор ликвора производится с помощью пункции подпаутинного пространства в области поясничного отдела позвоночника. Это исследование требуется для обнаружения патологий, преимущественно поражающих ЦНС.
Лабораторные тесты обязательно проводятся при повышении температуры тела, отеках тканей и других инфекционных симптомах.
Методы лечения
Лечить неврит можно с помощью лекарственных препаратов, операций и физиотерапии. После постановки диагноза индивидуально подбирается способ терапии, направленный на этиологию недуга. Начинать лечение необходимо как можно раньше, поскольку опасные осложнения нередко формируются через несколько дней после появления первых симптомов.
Назначаемые медикаменты:
- Антибиотики, противовирусные и иммуномодулирующие средства — препараты, уничтожающие инфекционные агенты в организме и улучшающие работу иммунной системы. Некоторые лекарства предотвращают дальнейшее распространение патогенов в тканях.
- Стероидные препараты — противовоспалительные лекарства, устраняющие болевой синдром и отечность тканей. При аутоиммунных расстройствах кортикостероиды предотвращают дальнейшее повреждение нервов.
- Анальгетики — препараты, облегчающие боль. Обычно для облегчения состояния достаточно нестероидных противовоспалительных препаратов, блокирующих выработку медиаторов воспаления в тканях.
- Сосудорасширяющие средства. Эти медикаменты улучшают доставку крови в ткани и помогают бороться с невралгией ишемической природы.
- Мочегонные препараты — лекарства, увеличивающие выход жидкости из организма через почки. Диуретики назначаются при выраженных отеках.
- Антихолинэстеразные средства. Назначаются на поздних этапах лечения для улучшения работы иннервируемых органов.
- Лекарства общеукрепляющего действия, включая витамины и минеральные вещества.
Острая форма патологии требует госпитализации пациента. Лекарственные вещества вводятся внутривенно или внутримышечно.
Операции
Целесообразность оперативного вмешательства оценивается после получения результатов компьютерной или магнитно-резонансной томографии. Врач обращает внимание на степень повреждения тканей и локализацию патологического процесса. При полном разрыве нерва хирург сшивает ткани или пересаживает аутотрансплантат из другой анатомической области. Используются нервы нижней конечности. Это сложная микрохирургическая операция, после которой требуется длительная реабилитация.
Нередко при выраженном повреждении в органе образуется большое количество рубцовой ткани, нарушающей проведение импульса. В этом случае проводится очищение волокна от лишних соединительнотканных компонентов (невролиз). Это более простое лечение неврита, устраняющее боль и восстанавливающее функции пораженного органа.
Реабилитация
Чувствительные и двигательные функции поврежденного органа восстанавливаются не сразу. Процесс заживления тканей может занять много времени, однако методы реабилитации значительно ускоряют выздоровление.
Основные способы реабилитации:
- физиотерапия — лечение с помощью физических воздействий, при невралгии проводится электростимуляция мышц, прогревание и воздействие высокочастотного электрического поля на ткани (физиотерапия улучшает кровоток, облегчает воспаление и устраняет болевой синдром);
- лечебная физкультура и гимнастика — необходимо восстановить подвижность мышц, врач ЛФК подбирает специальные упражнения;
- мануальная терапия — физическое воздействие на ткани с помощью массажа (точечный массаж показывает отличные результаты при повреждении нервов в области лица, также мануальная терапия полезна при невралгии, вызванной защемлением тканей).
Возможно лечение в домашних условиях с помощью заранее подобранных упражнений и самостоятельного проведения массажа. Длительность реабилитации варьируется от нескольких недель до 6-12 месяцев. Методы восстановления подвижности играют очень важную роль после хирургического лечения.
Профилактика
Многие виды неврита отлично поддаются профилактике. Пациенту из группы риска необходимо устранить уже имеющиеся заболевания и следовать врачебным рекомендациям.
Эффективные методы профилактики:
- Отказ от курения и употребления алкоголя.
- Активный образ жизни и регулярная гимнастика.
- Борьба с хроническими инфекциями.
- Отказ от жирной пищи.
- Контроль уровня сахара в крови и артериального давления.
- Защита открытых участков кожи от холода.
- Прием лекарственных препаратов только под контролем врача.
Пациентам, страдающим от заболеваний позвоночника, необходимо регулярно проходить обследования у ортопеда. Своевременный скрининг показан людям с отягощенным наследственным анамнезом.
Предлагаем ознакомиться с наиболее распространенными формами неврита: