Фокальная эпилепсия (ФЭ) у детей и взрослых характеризуется возникновением очага повышенной активности нейронов в конкретном четко ограниченном участке головного мозга. Частая причина патологии – черепно-мозговые травмы, инфекционные поражения ЦНС и пр. Заболевание проявляется эпилептическими приступами с различными клиническими проявлениями, определяемыми локализацией эпилептогенного очага. Для постановки диагноза проводят электроэнцефалографию (ЭЭГ) и магнитно-резонансную томографию (МРТ). Лечение основывается на использовании противоэпилептических препаратов и терапии основной патологии, вызывающей изменения в головном мозге.
Развитие патологии
Вторичная, или симптоматическая фокальная эпилепсия возникает на фоне заболеваний центральной нервной системы. Наиболее часто к ней приводят черепно-мозговые травмы, энцефалиты вирусной и бактериальной обусловленности, врожденные нарушения строения мозговой ткани, постинсультные изменения, метаболические повреждения ЦНС и новообразования. Существуют исследования, доказывающие роль врожденных или приобретенных нарушений метаболизма нейронов, приводящие к появлению эпилептогенных очагов.
Структура причин развития приступов ФЭ у детей имеет ряд отличий. Основными факторами являются внутриутробное повреждение ЦНС в результате гипоксии, внутричерепной родовой травмы и внутриутробные инфекции. Эпи-приступы в детском возрасте могут отражать незрелость коры больших полушарий. В этих случаях, симптомы заболевания проходят самостоятельно при взрослении ребенка.
В основе развития симптоматики лежит эпилептогенный очаг, состоящий из нейронов, имеющих низкий порог возбудимости. Это обуславливает их активное возбуждение при действии минимальных раздражающих факторов. Помимо участка гипервозбудимости в коре больших полушарий выявляется зона функционального дефицита, с которой связаны сопутствующие неврологические расстройства во время приступа.
Классификация
В клинической практике выделяют три варианта ФЭ:
- симптоматическая;
- криптогенная;
- идиопатическая.
Симптоматическая форма связана с органическими изменениями головного мозга, которые развились в результате предшествующих заболеваний – инфекций, черепно-мозговых травм, роста злокачественных новообразований и др. Подобные состояния выявляются у больного при проведении МРТ и других методов исследования.
Криптогенный вариант болезни связывают с предшествующим поражением ЦНС, однако, органические изменения в головном мозге не обнаруживаются при обследовании. Как правило, пациенты сами отмечают черепно-мозговые травмы, инсульт и другие поражения нервной системы у себя в анамнезе.
В случае идиопатической фокальной эпилепсии, заболевания или травмы головного мозга отсутствуют. Причина возникновения – генетические нарушения работы нервной ткани или функциональная незрелость коры больших полушарий. Прогноз положительный, так как симптоматика у подростков и детей младшего возраста выражены слабо, и не приводят к развитию неврологического дефицита. Выделяют следующие разновидности идиопатической эпилепсии: детская затылочная эпилепсия Гасто, доброкачественная роландическая эпилепсия и пр.
Клиническая картина
Парциальные эпилептические пароксизмы – основной симптом фокальной эпилепсии. Неврологи разделяют их на два типа: простые, не приводящие к потере сознания, и сложные, связанный с ней. В зависимости от клинических проявлений, простые пароксизмы могут быть двигательными, чувствительными, галлюцинаторными, соматосенсорными, вегетативными и иметь психический компонент. Сложный вариант приступа может начинать с единичных простых пароксизмов с постепенным присоединением нарушений сознания. После окончания эпилептического припадка больной плохо ориентируется в обстановке, времени и собственной личности, отмечается заторможенность реакций.
Важная особенность ФЭ – возможность возникновения у больного различных вариантов пароксизмов, т. е., эпилептогенные очаги могут формироваться в любых зонах коры больших полушарий. Фокальные приступы при переходе на соседние участки головного мозга могут становиться генерализованными. В этом случае, первичный простой или сложный пароксизм приводит к появлению тонико-клонических судорог, характерных для классического эпилептического припадка.
В связи с тем, что при симптоматической форме патологии имеет место органическое поражение ЦНС, у пациента отмечают его клинические проявления. Например, при инсульте в области прецентральной извилины развиваются парезы и параличи конечностей различной степени выраженности. Кроме того характерны когнитивные нарушения: ухудшение памяти, снижение способности к концентрации внимания, изменения интеллекта и пр. Если парциальная фокальная эпилепсия возникает в детском возрасте, то ребенок отстает в психомоторном развитии от сверстников. В случае идиопатического расстройства, нарушения интеллекта и психики не возникают, что характеризует благоприятный прогноз для больного.
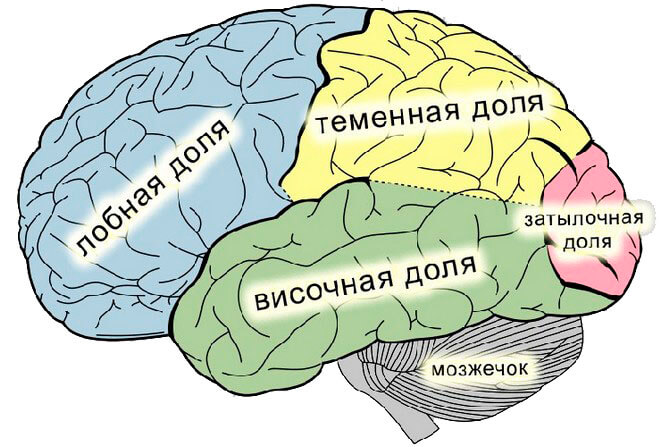
Поражение отдельных участков коры головного мозга характеризуется различными симптомами:
- При фокальной височной эпилепсии отмечаются сенсомоторные пароксизмы. При этом присутствует аура припадка в виде временного нарушения работы органов чувств, чувство беспокойства и двигательные автоматизмы. У детей преимущественно возникают речевые автоматизмы, а у взрослых людей, связанные с жестами. Приступ продолжается до одной минуты. Данный тип фокальных расстройств встречается наиболее часто.
- При локализации эпилептического очага в затылочной доле головного мозга, на первый план выходят нарушения зрения: его временное отсутствие, появление иллюзий, выпадение отдельных полей зрения и пр. Возможно появление зрительных галлюцинаций различной продолжительностью.
- При возникновении эпи-очага в лобной доли, аура приступа не развивается. У больного появляются сложные моторные движения в виде двигательных автоматизмов, а также эмоциональные расстройства, проявляющиеся выкрикиваниями отдельных слов и реплик. Отмечается общее психомоторное возбуждение.
- Патологический очаг в теменных зонах выявляется редко. Чаще всего, фокальная теменная эпилепсия связана с нарушением развития коры больших полушарий, либо с ростом опухолей нервной ткани. Основное проявление – простые самостоятельные пароксизмы, характеризующиеся неприятными ощущениями в различных органах и частях тела.
Пациент нуждается в проведении комплексной диагностики, направленной на выявление первоначальной причины изменений в головном мозге.
Возможные осложнения
В отсутствии лечения или его неправильном назначении, фокальная эпилепсия может привести к негативным последствиям:
- Травматические повреждения, связанные с тем, что во время сложных пароксизмов человек теряет сознание. Это может привести к его падению и получению травм опорно-двигательного аппарата, черепно-мозговым повреждениями и пр.
- При генерализации возбуждения во время приступа возможно развитие эпилептического статуса. Данное состояние характеризуется генерализованными судорогами, отсутствием сознания и купируется только комплексной лекарственной терапией. Самостоятельно, приступ не заканчивается.
- На фоне множественных пароксизмов возникает отек нервной ткани, связанный с повышением ее метаболической активности. Подобная ситуация может стать причиной гипоксии головного мозга и его ишемического повреждения с развитием инсульта.
- Частые приступы симптоматической формы заболевания приводят к изменению личности и могут стать причиной развития психических нарушений различной степени выраженности.
Для профилактики осложнений необходимо соблюдать терапию, подобранную лечащим врачом. Самолечение при эпилепсии недопустимо.
Диагностические мероприятия
Обращаться за медицинской помощью следует после первого же приступа, так как единичный припадок может быть связан с опасными поражениями головного мозга – ростом злокачественной опухоли, нарушениями кровообращения и др. Диагностика начинается с тщательного сбора имеющихся жалоб, а также анамнеза заболевания. Важно установить давность наличия пароксизмов, их продолжительность, наличие ауры и симптомов после припадка. Выявляются сопутствующие болезни, в первую очередь, центральной нервной системы. При подозрениях на возникновение фокальной эпилепсии от алкоголизма, специалист беседует с больным и его родственниками о наличии вредных привычек.

Основной диагностический метод – проведение электроэнцефалографии (ЭЭГ). Отличительная черта фокальной патологии от генерализованной связана с тем, что характерные изменения в электрической активности мозга выявляются даже в межприступный период, что облегчает диагностические мероприятия. Кроме классической ЭЭГ, возможно проведение ЭЭГ с провокационной пробой (воздействие ярким светом, звуком) и мониторированием активности головного мозга непосредственно в момент приступа.
Для обнаружения органических причин развития фокальной эпилепсии проводят магнитно-резонансную томографию (МРТ). Данный метод позволяет получить высоко детализированное изображение головного мозга и обнаружить на нем признаки патологических процессов: очаги кровоизлияния, рост опухолей, атрофические и диспластические изменения. При отсутствии патологических признаков на МРТ, врач может поставить диагноз криптогенной или идиопатической фокальной эпилепсии. В тяжелых диагностических случаях при подозрении на метаболическую природу приступов, больному проводят ПЭТ (позитронно-эмиссионная томография), показывающая уровень обмена веществ в нервной ткани.
Подходы к лечению
Основные препараты для лечения фокальной эпилепсии – антиконвульсанты. Их подбор осуществляет врач-невролог или эпилептолог после обследования пациента и выявления у него имеющихся показаний и противопоказаний к медикаментам. Наибольшей популярностью пользуются Карбамазепин, Клобазам и средства на основе вальпроевой кислоты (Вальпроат и аналоги). Данные препараты позволяют уменьшить активность эпилептогенных очагов, снизив риски развития эпи-приступов и осложнений, связанных с ними.
Антиконвульсанты обладают различной эффективностью при отдельных формах заболевания. В случае височных пароксизмов, в течение первых двух лет терапии, половина больных перестает отвечать на данные препараты, что требует замены лечения и подбора аналогичных средств. Лобная и теменная эпилепсия хорошо купируются с помощью препаратов вальпроевой кислоты и не приводят к развитию резистентности.
Важная задача лечения симптоматической формы – устранение непосредственной причины развития эпилептических пароксизмов. В этом случае больному показано проведение хирургических операций по удалению опухолей головного мозга, кист, сосудистых мальформаций и других объемных образований. Хирургическое вмешательство может включать в себя фокальную резекцию ткани головного мозга для устранения эпилептогенного очага. Перед операцией проводится кортикография для построения индивидуальной карты функциональных зон коры. Это позволяет избежать негативных последствий хирургических вмешательств в виде неврологического или психического дефицита.
Прогноз
Прогноз для пациента при фокальной эпилепсии зависит от ее типа и давности манифестации. Идиопатическая форма хорошо поддается лечению с помощью лекарственных средств и не приводит к развитию слабоумия и неврологическим расстройствам. В процессе взросления ребенка симптомы могут полностью исчезнуть, что связано с постепенным созреванием нервной ткани в коре головного мозга.

Прогноз при симптоматической эпилепсии связан с выраженностью первичного заболевания. При тяжелых пороках развития ЦНС и злокачественных опухолях выздоровление невозможно, а качество жизни пациента существенно снижено. Новообразования злокачественной природы могут приводить к инвалидности и гибели больного в течение нескольких лет. Если симптоматический вариант патологии возникает в детском возрасте, у ребенка развивается задержка психомоторного развития с последующими трудностями в процессе обучения и социализации в обществе.
При успешном удалении патологического очага в головном мозге (опухоль, киста, мальформация) выздоровление или значительное снижение количества пароксизмов наблюдается в 70-80% случаев. На фоне лекарственной терапии возможна длительная ремиссия.
Дают ли инвалидность при фокальной эпилепсии?
Выставление инвалидности показано в тех случаях, когда количество пароксизмов в течение суток превышает 1-2 случая. В зависимости от наличия сопутствующих неврологических и психических расстройств, специалисты медико-социальной экспертизы подбирают группу инвалидности.