Травмы, воспалительные процессы, деформация позвоночника и другие заболевания часто осложняются поражением нервов. Так, неврит седалищного нерва проявляется болью в бедре, нарушением подвижности нижней конечности и другими неприятными симптомами. Такая патология обычно диагностируется у мужчин и женщин среднего и пожилого возраста. Лечение проводится с помощью лекарственных препаратов и физиотерапии. Специальные упражнения помогают предотвратить развитие рецидива болезни.
Информация о болезни

Неврит (невропатия) седалищного нерва — это патологическое состояние, характеризующееся повреждением и дистрофией нервных волокон. Заболевание проявляется не только выраженной болью, но и неблагоприятными сосудистыми изменениями. Из-за нарушения функций седалищного нерва подвижность поврежденной нижней конечности ухудшается. В большинстве случаев диагностируется односторонний неврит, обусловленный болезнью опорно-двигательного аппарата или травмой. Серьезные осложнения обычно не возникают, однако качество жизни пациентов снижается.
Поражение седалищного нерва относится к самым распространенным видам невропатии. Согласно эпидемиологическим данным, заболевание чаще диагностируется у пациентов в возрасте от 25 до 60 лет. Речь может идти об изолированном повреждении одного нерва или осложнении болезни крестцового сплетения. Снижение подвижности конечности и сильные боли снижают трудоспособность человека. Патология может стать причиной инвалидности пациента.
Анатомические сведения
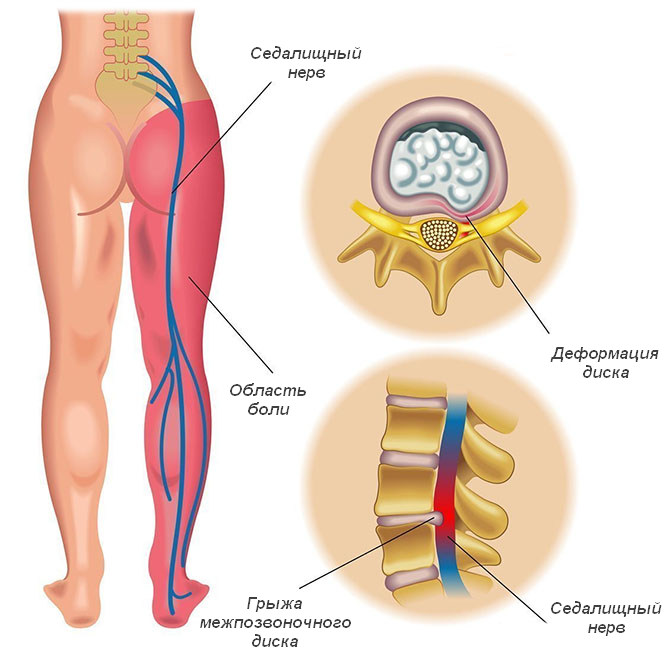
Седалищный нерв представляет собой самую крупную структуру периферической нервной системы. Диаметр образования достигает 1 см. Орган образован нервными волокнами седалищного и поясничного сплетения спинного мозга. Седалищный нерв проходит через внутреннюю поверхность таза, заднюю поверхность бедра и чуть выше подколенной ямки дает ответвления, проходящие в голени и стопе. Это важная анатомическая структура, связанная с мышцами и сосудами нижней конечности. Воспалительные заболевания нервных волокон могут быть обусловлены как самостоятельными патологиями органа, так и недугами поясничного и крестцового сплетения.
Функции периферических нервов связаны с работой спинного мозга, обеспечивающего сохранность жизненно важных процессов в организме, подвижность и внешнюю чувствительность. Крестцовое и поясничное сплетения выходят в области соответствующих позвонков и образуют крупные нервные структуры. Седалищный нерв, связанный с крупными мышцами, обеспечивает разнообразную подвижность нижней конечности. Ветви этого органа поддерживают работу сосудов, кровоснабжающих ткани.
Причины возникновения заболевания
Неврит седалищного нерва возникает при длительном воздействии неблагоприятных факторов. Это может быть непосредственное повреждение нервных волокон, возникающее при травме, или сдавливание другими анатомическими структурами. В частности, любые травмы, сопровождающиеся поражением костей и мягких тканей задней части бедра, увеличивают риск возникновения болезни. Сдавливать ткани могут гематомы, сосудистые аневризмы, новообразования и другие структуры. Не стоит также исключать врожденные и приобретенные патологии опорно-двигательного аппарата.
Другие причины:
- перелом костей таза и бедра, это тяжелая травма, нарушающая подвижность нижней конечности, возможно повреждение сосудов, питающих нервные волокна (неврит седалищного нерва может возникать из-за длительной иммобилизации ноги в ходе лечения);
- местные инфекционные процессы, возникающие на фоне нарушения целостности кожи и мягких тканей (патогенные бактерии проникают в область нервных волокон и обуславливают воспаление);
- системные инфекции, осложняющиеся поражением периферических нервных волокон — это может быть осложнение ВИЧ-инфекции, туберкулеза и кори, возможен герпетический неврит у людей со сниженным иммунитетом;
- токсическое повреждение при отравлении, наркомании и алкоголизме — токсины проникают в орган через кровоток и вызывают воспаление;
- нарушение обмена веществ, при котором вредные химические соединения скапливаются в тканях и повреждают сосуды, питающие нервные волокна.
Точно определить причину возникновения болезни не всегда возможно. У некоторых пациентов диагностируется идиопатическая невралгия на фоне полного клинического благополучия.
Патологии опорно-двигательного аппарата
Заболевания позвоночника и костей таза чаще приводят к повреждению сразу нескольких анатомических структур, образованных спинномозговыми нервами. Неврит седалищного нерва обычно наблюдается при компрессионных недугах, обусловленных врожденными и приобретенными дефектами скелета. Воспаление возникает из-за нарушения питания тканей.
Основные причины:
- грыжа межпозвоночного диска — главная причина невралгии у пациентов в возрасте от 20 до 60 лет, поясничное и крестцовое сплетения сдавливаются, из-за чего возникают воспалительные процессы в седалищном нерве, боли усиливаются при наклоне корпуса вперед;
- стеноз позвоночного канала — сужение костного пространства, через которое проходит спинной мозг, заболевание может быть врожденным, приобретенный стеноз чаще всего диагностируется у пожилых людей, страдающих от других патологий опорно-двигательного аппарата, боль усиливается во время ходьбы и подъема тяжестей;
- синдром грушевидной мышцы — редкая причина невралгии, выявляемая у 8% пациентов, в норме нервные волокна проходят под грушевидной мышцей, однако у некоторых людей нерв расположен непосредственно в толще мышцы, при укорачивании или спазме мышцы волокна повреждаются, неприятные ощущения усиливаются в сидячем положении;
- остеохондроз позвоночника — характеризуется частичным разрушением позвонков и межпозвоночных дисков, изменение естественного положения костей приводит к сдавливанию нервных структур, проходящих через анатомические полости.
Заболевания скелета в большинстве случаев вызывают невралгию, не обусловленную воспалительными процессами. Из-за компрессии в органе происходят дистрофические изменения, и проведение электрических импульсов к мышцам нарушается. В целом такая форма неврита редко появляется у молодых людей и отлично поддается профилактике.
Факторы риска
Не всегда этиология болезни ограничивается непосредственными причинами повреждения того или иного органа. Врачи также учитывают особенности образа жизни, индивидуального и семейного анамнеза человека.
Известные факторы риска:
- Медицинские манипуляции в области нижней конечности, включая внутримышечные инъекции и оперативные вмешательства. В частности, возможен постинъекционный неврит седалищного нерва.
- Возраст. У людей среднего и пожилого возраста риск формирования невралгии выше. Возрастной риск связан с хроническими заболеваниями скелета. У детей патология иногда формируется как осложнение кори или скарлатины.
- Избыточные физические нагрузки. Риску подвергаются люди, поднимающие тяжести. Постоянная сидячая работа также негативно влияет на состояние костно-мышечного аппарата.
- Метаболические заболевания, при которых повреждаются сосуды, кости и мягкие ткани. В первую очередь это сахарный диабет и подагра.
- Врожденные и приобретенные деформации позвоночника, включая сколиоз. Искривление позвоночника увеличивает риск развития компрессионной невралгии.
- Вынашивание ребенка, ожирение и малоподвижный образ жизни.
Для невралгии характерны практически все факторы риска, которые связаны с заболеваниями скелета.
Механизм развития
Нервные волокна образованы длинными отростками нейронов. Они чувствительны к любым изменениям, обуславливающим недостаточное кровоснабжение или сдавливание тканей. Нервы легко повреждаются при травмах и оперативных вмешательствах. Токсины и инфекционные агенты попадают в ткани через кровеносные сосуды, в результате чего возникает невралгия. Таким образом, механизм формирования неврита седалищного нерва может быть обусловлен системными и местными патологическими процессами.
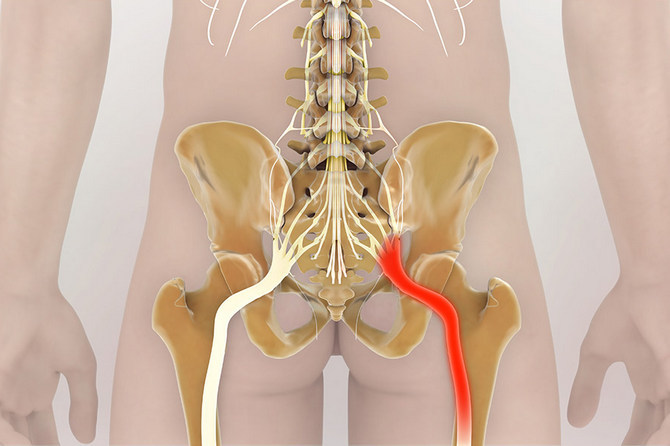
Позвоночник смягчает нагрузку на кости и ткани с помощью межпозвоночных дисков. Эти хрящевые образования предотвращают повреждение костей во время ходьбы, бега и подъема тяжестей. На фоне возрастных изменений фиброзное кольцо диска становится жестким и более хрупким. Разрыв этой структуры приводит к выпячиванию ядра диска и сдавливанию спинномозговых нервов. Речь идет о грыже межпозвоночного диска. Остеохондроз, искривление позвоночника и другие патологии еще больше усиливают компрессионную нагрузку на нервы.
Проявления болезни
Симптомы можно условно разделить на неврологические, болевые и двигательные. Заболевание нарушает подвижность нижней конечности и иногда влияет на состояние других органов. Боль при невралгии жгучего или режущего характера. Постоянные неприятные ощущения, осложненные параличом мышц, полностью лишают человека подвижности и существенно снижают качество жизни в целом. Болевые ощущения появляются в области спины, таза, задней поверхности бедра и голени, нередко распространяются на стопу.
Болезненность может быть постоянной и эпизодической. Обычно жгучая боль появляется несколько раз в сутки. Неприятные ощущения усиливаются во время наклона корпуса, сидячего положения, подъема тяжестей, ходьбы и бега. Симптомы небольшой интенсивности можно игнорировать, однако при сильном приступе болезненности требуются обезболивающие средства. В холодные времена года проявления невралгии усиливаются из-за влияния низкой температуры.
Неврологическая симптоматика
Вторая группа симптомов неврита обусловлена ухудшением проводимости электрических импульсов в нервных волокнах. В результате нарушается рефлекторная деятельность. Изолированное поражение седалищного нерва не сопровождается выраженными неврологическими расстройствами, однако при болезнях крестцового и поясничного сплетения такие симптомы наблюдаются чаще.
Возможные проявления:
- Симптом Ласега — характерный признак заболевания. Поднятие вверх прямой ноги в лежачем положении сопровождается острой болью, которая облегчается при сгибании поднятой конечности. Эти изменения обусловлены увеличением и снижением компрессионной нагрузки на нерв.
- Ослабевание ахиллова рефлекса. В норме удар по сухожилию, расположенному чуть выше пятки, приводит к рефлекторному сгибанию ноги в голеностопном суставе. При невралгии этот рефлекс значительно снижен.
- Появление боли во второй (неповрежденной) конечности при подъеме ноги вверх в лежачем положении.
- Ослабевание коленного рефлекса. Во время первичного обследования невролог может обратить внимание, что удар молоточком в подколенную область не приводит к быстрому разгибанию ноги в коленном суставе.
Для обнаружения перечисленных признаков необходимо неврологическое обследование. С помощью оценки рефлексов врач может провести первичную дифференциальную диагностику.
Сенсорные и двигательные расстройства
Третья группа симптомов обусловлена нарушением функций седалищного нерва. Этот нерв должен проводить импульсы в мышцы для движения ноги и передавать сигналы из тканей для появления чувствительности. Сдавливание, воспаление или повреждение нервных волокон нарушает сенсорную и моторную деятельность. Кроме того, возможны трофические изменения, связанные с работой кровеносных сосудов.
Основные симптомы:
- Затруднение сгибания ноги в области коленного и голеностопного суставов. Появляется странная походка, так как пациент практически не сгибает нижнюю конечность во время движения.
- Снижение чувствительности кожи задней поверхности бедра, голени и стопы. Некоторые больные жалуются на покалывания в этих областях.
- Ухудшение мобильности на фоне ослабевания мышц поврежденной ноги и частичного паралича.
- Поддержание постоянной позы, облегчающей болевые ощущения. Пациенты наклоняются вперед и вбок.
- Расстройство функций кишечника и мочевого пузыря при ущемлении и повреждении поясничных сплетений.
- Полная обездвиженность нижней конечности при тяжелом течении невралгии.
- Деформация костей и суставов ноги из-за неправильного распределения нагрузки и обездвиженности.
- Усиленное потоотделение, сухость кожного покрова и другие вегетативные расстройства.
Перечисленные симптомы выявляются не у всех пациентов. Выраженность патологических признаков зависит от причины невралгии и области поражения нервных волокон.
Диагностика
При появлении симптомов заболевания необходимо посетить невролога, пройти первичное обследование, направленное на оценку рефлексов и выявление других характерных признаков неврита седалищного нерва. Перечисленные выше неврологические расстройства, затрагивающие работу рефлексов и подвижность ноги, дают возможность неврологу исключить другие патологии со схожей симптоматикой. Опрос и сбор анамнеза необходимы для выявления факторов риска развития недуга. Дополнительную информацию врач получает с помощью инструментальных и лабораторных исследований.
Общий осмотр играет важную роль в постановке предварительного диагноза. При невралгии ветвей крестцового сплетения обычно поражается только одна нога, поэтому специалист сразу может обратить внимание на характерные изменения. Пораженная нижняя конечность бледная или красноватая. Кожный покров сухой. Из-за мышечной дистрофии поврежденная нога может быть меньше здоровой. Для оценки подвижности врач попросит пациента поочередно согнуть обе ноги в коленном и голеностопном суставах. Симптомы нарушения функций органов таза выявляются не всегда и имеют второстепенное значение.
Уточняющие обследования
Для постановки окончательного диагноза потребуются результаты инструментальных и лабораторных исследований. Необходимо определить причину неврита и область повреждения нервных волокон. Визуальные и функциональные обследования также помогают исключить другие патологические состояния, проявляющиеся болью в области спины и бедра.
Необходимые диагностические манипуляции:
- Рентгенография позвоночника, таза и ноги в двух проекциях. Полученные снимки позволяют обнаружить костные изменения, включая признаки остеохондроза, стеноза позвоночного канала и грыжи межпозвоночного диска.
- Компьютерная или магнитно-резонансная томография — более высокоинформативный метод визуального обследования, с помощью которого невролог получает объемные послойные изображения разных отделов позвоночника, таза и ноги. На рентгеновских снимках не всегда видны мелкие патологические процессы, в то время как данных КТ и МРТ достаточно для обнаружения аневризм, небольших опухолей и других недугов.
- Электромиография — функциональное исследование, направленное на оценку проводимости электрического импульса в мышцах. Результаты теста дают возможность оценить работу нервных волокон. Специальные датчики, соединенные с аппаратом, прикрепляются к поверхности кожи. Электромиография проводится для исключения радикулита и других болезней, затрагивающих вышележащие нервные структуры.
- Электронейрография. С помощью этого обследования специалист оценивает скорость проведения электрического импульса в поврежденном нерве. Датчики регистрируют скорость импульсов во всех участках органа. Результаты этой манипуляции необходимы для оценки степени повреждения нервных волокон и контроля эффективности лечения невралгии.
- Ультразвуковое обследование ствола нерва. С помощью УЗИ можно обнаружить опухоли, аневризмы и другие первичные патологии. Кроме того, результаты исследования используются для оценки степени дистрофии тканей.
Лабораторные исследования назначаются при подозрениях на наличие инфекции, метаболического расстройства или местного воспаления. Для этого проводятся общий и биохимический анализы крови.
Методы лечения
В зависимости от выявленной причины поражения нервных волокон невролог может назначить терапевтическое или хирургическое лечение. Обычно пациентам требуется комплексная терапия, направленная на облегчение симптомов, устранение первопричины недуга и восстановление двигательной активности нижней конечности. Лечение острой формы болезни проводится в стационаре. В дальнейшем пациенту требуется длительная реабилитация, включая физиотерапевтические процедуры и специальные упражнения. От качества реабилитации зависит прогноз.
Оперативные вмешательства проводятся при переломах костей, межпозвоночных грыжах, новообразованиях, остеохондрозе и других патологиях. К наиболее распространенным операциям, проводимым при неврите, относят удаление межпозвоночного диска и наложение шва на нервные волокна. При травмах больному может потребоваться незамедлительная операция, направленная на восстановление тканей и кровеносных сосудов. Хирургическое лечение считается наиболее эффективным, однако даже после операции пациентам подбирают медикаментозную терапию для улучшения результатов.
Лекарственные средства
Четкие клинические рекомендации при неврите седалищного нерва отсутствуют, поэтому схема медикаментозной терапии подбирается индивидуально, исходя из результатов диагностики, выявленных симптомов и самочувствия пациента. Симптоматическая терапия нужна для облегчения состояния больного, а этиологическое лечение подбирается для устранения первопричины неврита.
Основные группы назначаемых препаратов:
- противовоспалительные средства для уменьшения отека и предотвращения дальнейшего повреждения тканей;
- обезболивающие медикаменты, обычно для облегчения боли достаточно нестероидных противовоспалительных препаратов в виде таблеток и мазей, при очень сильной боли назначаются рецептурные анальгетики;
- миорелаксанты — препараты, расслабляющие мышцы, такая терапия устраняет компрессионную нагрузку и облегчает неприятные ощущения;
- стероиды, витамины и лекарственные вещества, улучшающие кровоснабжение, необходимо комплексное воздействие на пораженные ткани.
Медикаментозное лечение может включать проведение блокады с помощью инъекций. Метод позволяет полностью устранять боли.
Дополнительные методы
В ходе лечения и реабилитации при неврите обязательно применяются методы физиотерапии. Физические воздействия улучшают кровоснабжение тканей и устраняют воспалительный процесс. Физиотерапия особенно полезна при невралгии инфекционной природы.

Применяемые процедуры:
- амплипульстерапия — воздействие переменных токов на опорно-двигательный аппарат, для проведения лечения на кожу в области поражения накладываются электроды;
- УВЧ-терапия — воздействие высокочастотного электрического поля на ткани, характеризующееся противовоспалительным эффектом;
- диадинамотерапия — специальное устройство воздействует на ткани низкочастотным постоянным током, эта процедура позволяет устранить боль и воспаление.
Во время реабилитации рекомендуется посещение мануального терапевта для проведения массажа. Механическое воздействие на ткани уменьшает давление в области поврежденных нервных волокон и улучшает кровоснабжение мышц. Лечение народными средствами с помощью лечебных банок, горчичников, теплых компрессов и других процедур необходимо заранее обсудить с лечащим врачом.
Профилактика
Соблюдение врачебных рекомендаций поможет предотвратить возникновение неврита или уменьшить риск появления рецидива после лечения. Необходимо изменить образ жизни путем устранения факторов риска.
Эффективные методы профилактики:
- Лечебная физкультура. Специальные упражнения, улучшающие подвижность нижних конечностей, можно проводить в домашних условиях в период ремиссии. Основное упражнение проводится с помощью сгибания и разгибания ноги в коленном и голеностопном суставах лежа. Гимнастика помогает улучшить работу связочного аппарата и уменьшить компрессионную нагрузку.
- Поддержание правильной осанки в сидячем положении и во время ходьбы. Консультация ортопеда поможет подобрать корсет или специальные упражнения для выработки мышечной памяти.
- Своевременное лечение инфекционных и опорно-двигательных заболеваний. При первых признаках боли в спине необходимо записаться на прием к врачу.
Невролог, ортопед, врач лечебной физкультуры и другие специалисты составят индивидуальную схему реабилитации и профилактики рецидива неврита. Важно постоянно соблюдать врачебные рекомендации и исключать любые травматические воздействия, вроде подъема тяжестей.
Так же рекомендуем к прочтению: