Обсессивно-компульсивное расстройство личности представляет собой распространенное отклонение в психике, сопровождающееся выраженной тревожностью, навязчивостью мыслей, выполнением нелепых ритуалов, которые позволяют устранить волнение, избыточное психоэмоциональное напряжение. Устаревшее название патологического процесса — невроз навязчивых состояний. Оно точно отражает характер обсессивно-компульсивных изменений в личности больного.
В ходе аномального изменения высшей нервной деятельности происходит укоренение навязчивых мыслей, обсессий. Они не поддаются контролю, он не может избавиться от них волевым усилием. Обычно они крайне мучительны. Для облегчения тревожности, общего состояния создается ритуал или даже система ритуалов. Причудливых, странных. Это компульсии. При этом в отличие от страдающих шизофренией, лица полностью осознают болезненность своих переживаний, состояние очень их гнетет.

Согласно статистике, выявляется обсессивно-компульсивное расстройство, примерно, у 5% населения. Преимущественно в развитых государствах с высоким уровнем жизни. Не все люди обращаются за медицинской помощью, также сказывается низкий уровень обслуживания в сфере здравоохранения в развивающихся и отсталых странах, к государствам переходного типа можно отнести все постсоветское пространство. Потому, вероятно, масштабы проблемы куда больше чем заявлено. Более того, некоторые формы обсессивно-компульсивного расстройства не отличаются столь выраженной симптоматикой, потому реальное количество пациентов больше примерно вдвое (по разным оценкам).
Половых предпочтений заболевание не имеет. Одинаково часто встречается у мужчин и у женщин. У детей ОКР практически не встречается. В литературе называется различное число пациентов младшего возраста, от 0,1 до 0,2% от общей массы, потому можно говорить о казуистике. Манифестация приходится на начало пубертатного периода. У подростков патология манифестирует с фобического компонента, симптоматика нарастает постепенно.
Заболевание доставляет серьезный дискомфорт страдающим, потому как человека постоянно преследуют навязчивые мысли, порой противоправного, аморального, антисоциального характера, которые ужасают и приводят к депрессивным тенденциям. Без лечения ОКР имеет свойство протекать приступами. Каждый такой эпизод длится от пары недель до нескольких месяцев, и даже лет.
Прервать порочный круг можно медикаментами в системе с психотерапией. Вопрос решается не быстро, для качественной коррекции нужно от 4 до 8 месяцев. Прогнозы, однако, всегда благоприятны. Не наблюдается распада личности, потому как расстройство не психотического уровня. Это разновидность невроза — пограничного состояния.
Причины развития обсессивно-компульсивного расстройства
Факторы развития обсессивно-компульсивного синдрома до конца не известны. Вопрос все еще остается дискуссионным в мировой психиатрии. На основании эмпирических данных, многочисленных наблюдений специалисты сделали некоторые выводы. Причины развития ОКР характеризуются биологическим и социальным компонентами.
Непосредственная и главная причина заключается в нарушении обменных процессов в головном мозге. Если при шизофрении и органических психозах страдает выработка и транспортировка дофамина, в случае с обсессивно-компульсивным расстройством — норадреналина и серотонина, которые выступают нейромедиаторами и позволяют проводить нервный импульс. Непосредственные виновники такого нарушения множественны.
Генетическая предрасположенность
Выделяют среди основных причин становления болезни. Выявить конкретные гены пока не удалось, работа ведется. Вывод о влиянии наследственного фактора ученые сделали на основании наблюдения за пациентами и их родственниками. При наличии хотя бы одного родственника по восходящей линии, который страдал ОКР, риск приобрести ту же проблему выше почти в три раза, если сравнивать со среднестатистическим человеком без отягощенного анамнеза.
Большее число родственников увеличивает риски дополнительно. Есть сомнения относительно верности такого утверждения, потому как влияние может оказывать и невротическое воспитание, которое дает больной ОКР своим детям. Однако корреляция обнаруживалась и при наличии в роду бабушек/дедушек, страдавших болезнью, когда контакта с ними у самого пациента не было. Что говорит о биологической предрасположенности. Однако это не значит, что со стопроцентной гарантией нарушения разовьется. При грамотной организации повседневной активности риски можно свести к минимуму.
Постоянные стрессовые ситуации
Второй весомый фактор. При психоэмоциональной нагрузке растет концентрация гормонов коры надпочечников: адреналина, норадреналина, кортизола. Серотонин также вырабатывается более активно, для компенсации процессов возбуждения. Это своего рода защитный механизм. При постоянном нахождении в стрессовом состоянии, наблюдается дисбаланс специфических нейромедиаторов, что в конечном итоге и приводит к ОКР. Насколько быстро — зависит от индивидуальных особенностей организма, центральной нервной и эндокринной систем.
Определенный склад личности
Обнаружено, что в большей мере подвержены заболеваемости лица, имеющие определенный склад личности. Как правило, это интроверты с меланхоличным или холеричным темпераментом. Ранимые, легко возбудимые, быстро утомляются и имеют низкую продуктивность при стандартной организации учебы или работы. Склонны к самоуничижению, имеют комплекс неполноценности и постоянно во всем сомневаются. Таких в популяции сравнительно мало, однако не только они страдают ОКР. Хотя это основной контингент.
Не всегда проблема очевидна им самим, потому как возможна активизация защитных механизмов. Против неуверенности — агрессия, против страха и тревожности — безрассудное саморазрушительное поведение. Парадоксальный эффект развивается примерно у трети всех людей такого плана. Обнаружить истинные черты личности может клинический психолог или психотерапевт, что и становится целью первичного обследования.
Прочие психические расстройства
Особенно те, которые находятся на стыке психиатрии и неврологии. Например, психастения. Угнетенное состояние центральной нервной системы приводит к нарушениям обменных процессов в головном мозге. Наступает период аномалий в мышлении, падения когнитивных способностей. Смешанные патологические процессы диагностируются труднее, сложно понять, где причина, а где следствие. Таких больных имеет смысл направлять в стационар. Наслаивание нескольких диагнозов создает сложности и в лечении.
Потребление спиртного, курение
Вредные привычки сами по себе не могут спровоцировать начала обсессивно-компульсивного расстройства. При условии, что нет вялотекущего нарушения, которое готово вырваться наружу. Тем не менее, риски становления проблемы у курильщиков и тем более алкоголиков выше почти в 5 раз, что говорит о преимущественно органическом происхождении патологии. Социальные факторы выступают спусковым механизмом. Идентичным негативным образом сказывается наркотическая зависимость, даже после отказа от психоактивных веществ. Это следствие повреждения головного мозга.
Некоторые структурные изменения центральной нервной системы сказываются тем же образом. Среди них:
- перенесенные черепно-мозговые травмы любого типа (проявить себя расстройство способно спустя несколько лет от полученного повреждения);
- постоянно повышенное внутричерепное давление на фоне гидроцефалии и прочих изменений;
- опухоли головного мозга (обсессивно-компульсивное расстройство выступает составной частью клиники психических изменений на фоне неопластического процесса);
- перенесенные инфекционные заболевания, в том числе центральной нервной системы: менингит, энцефалит и прочие;
- операции на мозге.
Возможно явление индукции
Существует две разновидности такового, применительно к ОКР. В первом случае оно обусловлено склонностью практически любого человека к эмпатии — способности «заражаться» чужими эмоциями и чувствами. В таком случае возможно временное расстройство у вполне здорового человека при плотном общении с пациентом. Во втором же случае провокация изменений высшей нервной деятельности происходит после тяжелого травмирующего опыта. Например, перенесенного ракового заболевания, аварии, военных действий, преступных нападений, физического, сексуального насилия. Всех ситуаций, которые ставят на карту жизнь, здоровье, благополучие или безопасность. В таком случае начало напоминает фобию, затем аномалия обрастает прочими симптомами. Справиться с такой ситуацией труднее, требуется долгая работа психотерапевта, клинического психолога. Фармакологическая поддержка.
Несмотря на все сказанное, причины развития психических расстройств, в том числе ОКР, пока не понятны. По всей видимости, имеет место группа факторов в системе.
Разновидности обсессивно-компульсивного невроза, как его классифицировать

Для ОКР типично развитие навязчивых мыслей, которые невозможно контролировать. Но сами по себе эти мысли разнородны. Классифицировать обсессивно-компульсивное расстройство можно по трем основаниям.
Первое — характер навязчивых образов
- Мучительные воспоминания. Всегда негативного характера. Невольно вспоминаются как сами ситуации, ассоциированные с сильными эмоциями, так и сопровождающие случай звуки, запахи, визуальные образы. Интересно отметить, что интенсивность образов огромна, как будто человек снова переживает ту же ситуацию в деталях. Хотя до манифестации или очередного обострения не помнил такого случая.
- Мысли. Обрывки фраз, мелодий, реплик героев телевизионных передач, счет, также чтение стихотворений. Возможны разные варианты. Практического применения такие мысли не имеют, относятся к «интеллектуальной шелухе».
- Сомнения. Классическая ситуация для страдающих обсессивно-компульсивным расстройством. Выйдя из дома, люди начинают думать закрыли ли они кран, выключили ли газ, закрыта ли дверь. Вернувшись — начинают проверять предметы. Но однократного осмотра не хватает, проверка повторяется вновь и вновь, по нескольку раз, пока не будет полной уверенности. Хотя таковой нет почти никогда.
- Фобии. Сопровождаются навязчивым страхом тех или иных объектов/ситуаций. Варианты различные: от ипохондрических мыслей и страха заболеть до банальной арахнофобии, страха высоты, темноты. Крайне часто выделяется страх заражения, это причина постоянно по многу раз мыть руки, проверять кружки, не оставлять напитки в стакане без присмотра.
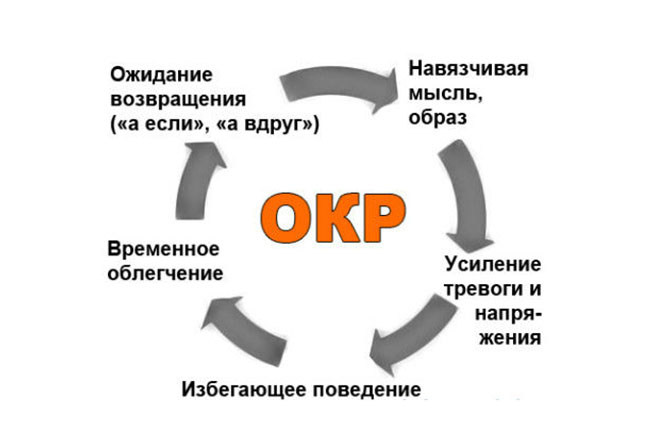
Навязчивые мысли носят обобщенное название обсессий. Другая сторона проблемы — компульсии. Навязчивые действия. Мятье рук, моргание, поправление волос, счет, построение фраз в голове. Простор для аномальной деятельности крайне широк. Например, одни могут подсчитывать количество гласных букв в слове, другие считать проезжающие машины и т. д. Самому больному такие изматывающие действия и мысли кажутся мучительными, он стремится избавиться от состояния, что в корне отличает страдающего обсессивно-компульсивным расстройством от шизофреника или психотика вообще.
Второе — характер самих навязчивостей
Подразделение уже не такое однозначное, есть разночтения.
Мизофобии. Большой комплекс проявлений, синдром в структуре ОКР. Сопровождается навязчивым страхом загрязнения, заражения. Чрезмерной брезгливостью, стремлением постоянно ограждать себя от грязи и бактерий. В крайних случаях проблема может доходить до избегающего поведения: не ездить в общественном транспорте, не иметь никаких физических контактов с другими. Мысли сопровождаются ритуалами — мытьем рук и пр.
Навязчивости, имеющие в основе стремление к педантичному порядку, симметрии. Человек постоянно ищет беспорядок и находит его даже там, где его нет. Стремится поправить положение вещей: положить карандаши в порядке возрастания длины, поправить картину на стене и пр. Частным случаем выступает желание постоянно проверять, все ли выключено дома, нет ли опасности.
Контрастные навязчивости. Они приносят наибольшей дискомфорт, переносятся мучительно, вызывают приступы сильного страха, отчаяния, неуверенности в себе. Как и следует из названия, пациенту в голову лезут мысли, ясно не соответствующие личности и ее особенностям. Наиболее популярные фабулы:
- причинение вреда себе: нанесение порезов, ран, самоубийство;
- причинение вреда другим, например, желание выбросить новорожденного ребенка в окно, задушить его, зарезать жену/мужа лежащим неподалеку ножом;
- сексуальные мысли, запретного характера: изнасилование, инцест и прочие;
- религиозные сентенции противоположного характера, для верующего человека — богохульства, оскорбление высших сил, пожелание зла окружающим людям.
Такие мысли никогда не приводят к действиям, напротив, они выступают тормозом. Теория о скрытой агрессии страдающих обсессивно-компульсивным расстройством не была подтверждена. По всей видимости, это продукт допущений, которые человеческое мышление создает всегда в качестве варианта действия или мышления. Уже после формирования мысли она проходит через условный фильтр личности, собственных и привитых социумом установок и табу. На деле никакой опасности нет, но пациенты испытывают сильный дискомфорт.
Третье — степень тяжести
Наконец, виды обсессивно-компульсивного расстройства можно выделить и по степени тяжести патологического процесса:
- Легкая степень. Незначительный дискомфорт временами. Приступы ОКР длятся не более нескольких часов или дней. Сопровождаются несколькими нарушениями, симптомами. Полная клиническая картина не складывается. При переключении на мыслительную или физическую активность мысли уходят на второй план и быстро забываются.
- Средняя степень. Интенсивность проявлений выше, как и количество симптомов. Требуется коррекция у психотерапевта. Нарушение пока еще не задает вектор поведения, но уже сильно на него влияет. Возможно изменение стандартного образа жизни на продиктованный болезненными переживаниями.
- Тяжелая степень. Клиника отклонения становится основным мотиватором, обуславливает все поведение страдающего, не позволяет делать адекватный выбор и здраво мыслить. На фоне столь тяжелого расстройства возможна частичная утрата критики к своему состоянию. Лицо перестает понимать, что с ним происходит. Где заканчивается диагноз и начинается собственная личность.
Все три способа используются практиками для быстрой диагностики и выработки терапевтической тактики.
Симптоматика, клиническая картина
Клиническая картина зависит от группы факторов: конкретная форма нарушения, особенности организма и организации высшей нервной деятельности у страдающего, характер течения отклонения и прочие моменты. Поскольку речь идет о множестве возможных вариантов ОКР, с преобладанием тех или иных мыслей, картина получается пестрой и неоднозначной, у двух пациентов одни и те же навязчивости при обсессивно-компульсивном расстройстве будут различны. Есть и некоторые общие закономерности, явления.
- Наплывы нежелательных мыслей
Они отличаются от нормальных, произвольных, потому как их невозможно подавить собственным усилием. Если отвлечься — возможность восстановить нормальное состояние можно, но не всегда и не надолго. Человек с течением времени понимает, что с ним происходит, боится оставаться один на один с собой, создает постоянный звуковой фон, читает, занимается делами, изводит себя физическими нагрузками. При этом страдающие не считают, что их мысли навязаны кем-то извне, как это постоянно бывает при шизофрении. Они понимают, что аномальные образы — продукт собственного мозга, то есть критика к отклонению сохраняется в полной мере и даже обостряется.
Длительное тяжелое течение патологии «смазывает» границы нормы и аномалии, нарушается ориентация в собственной личности, но тотальных отклонений не наблюдается. Воля сохранена, желания есть, интеллект в норме, эмоциональная составляющая, аффект выражены сильно, чего не бывает при деструктивных психозах.
- Обсессии порождают тревожность
Страхи, порой причудливые или непонятные. Страдающий чего-то тяготится, опасается и сам не может сказать, в чем источник переживаний. Постепенно все встает на свои места, проблема осознается, и начинаются мучительные поиски ее решения. При параллельном течении тревожного невроза, лица не стремятся за медицинской помощью, подозревают, что у них шизофрения, а значит нужно скрывать состояние ото всех, диссимулировать. В конечном итоге загоняют себя в психическую ловушку, когда требуется госпитализация или как минимум применение транквилизаторов для коррекции эмоционального фона.

Компульсии или навязчивые действия
Призваны облегчить тревожность. У каждого компульсии свои. Это может быть один ритуал (сосчитать до 10) или целая система ритуалов (сосчитать до 10, почесать левый глаз, а затем громко произнести нецензурное слово). Примеры утрированы, но суть передают верно. Возможны вполне физические ритуалы: трижды обойти дом, сделать 5 приседаний и чисто мысленные формы (сосчитать количество пятен на обивке дивана, внимательно рассмотреть предмет, мысленно распилить деревья, которые встречаются по пути на работу). Такие ритуалы имеют причудливое происхождение, но не выходят за рамки. Например, при шизотипическом расстройстве человек уверен, если он не принесет домой мусор и не поставить его в правильном порядке, кто-либо из его родственников умрет. Наблюдается фатализм, вовлечение прочих лиц в свои болезненные переживания. Разграничение проводит врач.
Прочие симптомы вытекают из основных проявлений патологии:
- Слабость, снижение общей работоспособности. Находясь в постоянном напряжении, нервная система быстро утрачивает ресурсы для дальнейшей работы. Это приводит к астении, снижению продуктивности мышления, рассеянности, ухудшению памяти.
- Эмоциональные проблемы, раздражительность, повышенная агрессивность, плаксивость, обидчивость. Вот лишь некоторые спутники. В тяжелых случаях возникает апатия, повышается склонность к полноценным длительно текущим депрессиям.
- Поведенческие изменения. В сложных ситуациях поведение полностью подчиняется заболеванию. На фоне боязни заражения страдающий не выходит из дома, при навязчивых влечениях, сомнениях до изнеможения часами проверяет одни и те же предметы, философствует на отвлеченные, причудливые темы (почему на небе столько звезд), которые не имеют практической значимости.
Диагноз протекает непрерывно в течение нескольких лет, регулярно обостряется без изменения тяжести или же усугубляется постепенно. По мере движения вперед. Все три варианта требуют обязательного лечения, как можно быстрее.
Уже по окончании острого периода, даже если клиника была устранена полностью, остается повышенная тревожность. Бесследно ОКР не заканчивается. Остаточные явления требуют проработки на сеансах когнитивно-поведенческой терапии у психотерапевта, личностной работы. Возможна психофармакологическая поддержка с помощью седативных, транквилизаторов и прочих препаратов.
Симптомы обсессивно-компульсивного расстройства неспецифичны и встречаются при прочих аномалиях. Необходима дифференциальная диагностика.
Диагностика болезни. Можно ли заподозрить неладное самостоятельно
Расстройство психики оценивается рутинными психопатологическими методами. Проблема заключается в отсутствии органических структурных изменений в головном мозге, в подавляющем большинстве случаев. Что требует от врача глубокой аналитической работы и тщательного проведения мероприятий.

Среди ключевых способов выявления проблемы:
- Устный опрос. Нужно выявить все жалобы на здоровье. Во время первичной консультации психотерапевт обращает внимание и на неочевидные моменты в поведении собеседника. Сбивчивая речь, потливость, нервозность и прочие проявления говорят не меньше, чем свидетельства самого страдающего. Клинические проявления создают единый симптоматический комплекс. От которого и нужно отталкиваться.
- Сбор полного анамнеза. Как давно начались проблемы, насколько выражены признаки, мешают ли они жить, что, по мнению пациента, стало отправной точкой. Эти и прочие моменты подлежат установлению. Чем полнее рассказ, тем больше информации для анализа.
- Специфические тесты. Используются всевозможные опросники. Специфичный опросник — тест Йеля-Брауна используется для верификации обсессивно-компульсивного расстройства и самодиагностики людей, примерной оценки качества проводимого лечения. Он относится к точным методам обследования и используется психотерапевтами всегда. Также проводится оценка сохранности интеллекта, когнитивных и мнестических функций. Цветовой тест Люшера для выявления эмоционального состояния, прочие способы проверить волевые качества, сохранность личности. Это важно, поскольку позволяет дифференцировать ОКР и схожие нарушения высшей нервной деятельности.
Признаки оцениваются по особым критериям диагностики, выработанным профильными сообществами медиков. После сбора информации можно приступить к ее систематизации. Используются критерии МКБ-10. Основание для выставления диагноза — сохранение обсессивных мыслей на протяжении хотя бы двух недель, в половине времени. Среди критериев обсессивности, навязчивости мыслей выделяют понимание их принадлежности собственному мозгу, непрерывное повторение и невозможность сопротивляться.
При этом новые подходы не требуют обязательного присутствия компульсии. Это один из возможных вариантов ОКР. Существуют формы без навязчивых действий. Более того, на их долю приходится большая часть случаев.
Диагностика у детей 3-6 лет представляет определенные сложности, потому как тщательный опрос невозможен. Проведение теста на обсессивно-компульсивное расстройство также невозможно. По этой причине многие случаи остаются за рамками статистики. К вопросу возвращаются в подростковые годы, когда болезнь достигает зрелости.
Важно иметь в виду, что для выставления диагноза необходимо присутствие хотя бы нескольких проявлений. Фобии, хотя и относятся к навязчивостям, но не считаются вариантом ОКР. То же самое некоторые навязчивые влечения и действия (клептомания и прочие) не относятся к таковым. Дифференциальная диагностика проводится с тревожным расстройством, шизотипическим отклонением (вялотекущей шизофренией) и прочими изменениями. Затем диагноз может быть пересмотрен.
Терапия
Лечение обсессивно-компульсивного расстройства предполагает психотерапию как фундамент для достижения успеха. Медикаментозное лечение выступает подспорьем и закрепляет положительный эффект.
ОКР относится к сфере деятельности психотерапевта, психиатр не привлекается. Его область деятельности — «большая психиатрия», то есть психозы, когда пациент теряет себя и не имеет критики, страдает от бреда, галлюцинаций и прочих явлений такого плана.
В психотерапии предпочтение отдается когнитивно-поведенческим методикам. Суть заключается в изменении способа мышления, подавлении обсессий на корню или отсутствии реакции на таковые. Немалая роль в длительном существовании изменений принадлежит эмоциональному ответу на мысли, что подпитывает проблему и дает ей возможность «жить». Требуется система сеансов, неоднократное повторение курса при необходимости. Изменить мышление и придерживаться его в ходе психотерапии удается всем пациентам, это вопрос времени.
Эффективной методикой считается эриксоновский гипноз с неглубоким погружением. Страдающий остается в полном сознании и зачастую даже не понимает, что имело место психическое воздействие, внушение. Методика применяется осторожно и только после доказанного ОКР. На фоне психозов любые вмешательства в психику противопоказаны, возможно усугубление острой фазы.
Наконец, применяются препараты нескольких групп:
- Транквилизаторы. Снимают тревожность, нормализуют сон, частично купируют навязчивые состояния. Диазепам и аналогичные. В небольших дозах короткими курсами под контролем доктора.
- Антидепрессанты. Большинство таких средств обладает способностью бороться с навязчивыми мыслями, часто назначают Флуоксетин, Прозак. Особенность антидепрессантов в необходимости долгого приема. Не менее 4 месяцев, возможно больше. Короткие курсы не имеют смысла. Последствия непредсказуемы. Обычно вырабатывается резистентность ОКР к этому конкретному препарату, если человек не долечен.
- При органическом происхождении изменений возможно назначение противоэпилептических препаратов: Ламотригин и пр. Они помогают снять избыточную электрическую активность в структурах головного мозга.
- Вне зависимости от стадии показаны витаминно-минеральные комплексы для поддержания тонуса центральной нервной системы (витамин Е, С, P, группа B).
Избавиться самостоятельно от проблемы не получается практически ни у кого. Причина в аномальном способе мышления, который скорректировать без помощи извне не выходит. Таблетки также не всегда позволяют справиться с изменением. Запущенные случаи не лечатся в домашних условиях, требуется госпитализация.
Как помочь себе при обсессивно-компульсивном расстройстве в этом случае?
Стоит пройти курс терапии в отделении неврозов или на дневном стационаре клиники. Такие отделения ничем не отличаются от таковых в простых больницах, лечение в них проходят пациенты с пограничными отклонениями, а не с психозами, как может показаться на первый взгляд.
При длительном течении патологического процесса возможна выработка неправильных стереотипов поведения. Остаточные явления в виде апатичности, усталости, тревожности сохраняются долгие месяцы. Присутствует постоянный страх возвращения к аномальному состоянию. Что делает невозможным нормальную жизнь, социальную активность. Возникает нежелание работать, общаться. Вероятно развитие полноценной депрессии, она потребует отдельного лечения.
Причина может быть и в неправильно подобранном изначально курсе терапии, ранней отмене лекарств, особенно антидепрессантов.
Потому страдающего ОКР нужно наблюдать и после окончания лечения, достижения намеченного результата. Согласно рекомендациям, прием антидепрессантов рекомендуется продолжать на протяжении минимум месяца после того, как симптомы невроза исчезли. Эта мера закрепляет итоги.
Возможна социальная реабилитация, продолжение психотерапии, на этот раз в небольших группах. Важно вернуть человеку уверенность в своих силах, возможности справиться с проблемой.
Можно ли вылечить обсессивно-компульсивное расстройство полностью?
Да, это вполне возможно. Даже качественной ремиссии достаточно для обеспечения привычного качества жизни.
Прогнозы
Прогнозы зависят от множества факторов. Для жизни опасностей нет, потому говорить нужно о сохранении социальной активности. Возможности реализовать себя, обеспечить высокий уровень жизни. Легкие формы ОКР вообще не требуют специальной коррекции. Они спонтанны и ситуативны. При должном лечении удается добиться полного восстановления высшей нервной деятельности, скорректировать эмоциональный фон, поведение без каких-либо последствий. В некоторых случаях это не полное излечение, а ремиссия.
Прогнозы сравнительно негативны при глубоких нарушениях на фоне обсессивно-компульсивного расстройства. Когда поведение человека полностью или преимущественно подчинено болезненным переживаниям. То же самое касается резистентных форм отклонения, которые, к счастью, встречаются не часто и хорошо лечатся при правильно подобранных препаратах и методиках. Относительно негативный прогноз при утрате критики, потребуется госпитализация и полноценное лечение на протяжении минимум 1-2 недель. Но и это не сказывается на конечном результате.
Потому всегда можно рассчитывать на успешную борьбу и возвращение к полноценной жизни.
Профилактика, есть ли шансы предотвратить нарушение
Профилактики ОКР как таковой нет. Однако, снизить вероятность развития изменений в психике можно, достаточно придерживаться группы простых советов:
- Отказ от курения, приема спиртного. Снижает вероятность обменных нарушений в головном мозге.
- Достаточный уровень физической активности. Способствует восстановлению питания нервных тканей, оздоровлению эндокринной системы, нормальному метаболизму в центральной нервной системе. Достаточно хотя бы часа пеших прогулок на свежем воздухе. Остальное — по желанию. Главное не изводить себя чрезмерными нагрузками. Эффект будет обратным.
- Минимизация потребления кофе.
- Избегание стрессов. Если такой возможности нет, освоить методы релаксации для борьбы с негативными внешними факторами.
- Сохранение оптимального микроклимата дома, общение в рамках потребностей. Социальная изоляция повышает риски ОКР.
Читайте также: Социофобия и особенности её развития




