Рассеянный склероз — системное, неврологическое заболевание с преимущественно церебральной симптоматикой. Возможно поражение не только головного, но и спинного мозга. Также глазного нерва. В ходе патологического процесса наблюдается деструкция белого вещества или миелиновой оболочки нервных волокон. Они ответственны за нормальное проведение импульсов. При разрушении или демиелинизации наблюдается снижение проводимости импульса вплоть до полного нуля. Отсюда симптомы и инвалидизация как итог.
Вопреки возможному представлению, склероз — не ослабление памяти. Это бытовое определение, ложное. Склероз — рубцевание, спадание тканей. Термин «рассеянный» указывает на множественность, распространенность очагов в головном и спинном мозге.

Стойкий неврологический дефицит наступает относительно поздно в 70% случаев. Конечное состояние определяется тотальным нарушением минимум одной высшей нервной функции, чаще группой.
Эпидемиология рассеянного склероза спорная. Всего зарегистрировано 3 миллиона случаев по всему миру. Основной контингент пациентов — жители северных регионов: Скандинавии, Северной Европы и прочих. Это наталкивает на мысль о географической детерминированности состояния. Жители жарких районов почти не болеют. Существует корреляция между близостью к экватору и частотой фиксации случаев. Чем ближе — тем меньше пациентов.
В России и на Украине в совокупности обнаружилось 200 тысяч клинических ситуаций.
Болеют как взрослые, так и дети. Прогноз зависит не столько от лечения, сколько от характера течения и формы патологического процесса.
Классификация
Типизация рассеянного склероза проводится по группе оснований.
Исходя из распространенности болезни, выделяют три формы:
- Цереброспинальная форма
Определяется поражением белого вещества, как головного, так и спинного мозга. Согласно статистике, наиболее распространена именно она. Встречается в 90% клинически зафиксированных ситуаций. Характеризуется высокой агрессивностью. Множественные очаги демиелинизации обнаруживаются на ранней стадии, с первых же месяцев болезнь приводит к нарушению высшей нервной деятельности. Относительно ранние признаки приводят к развитию общей симптоматики, снижению зрения, образованию слепых зон в поле видимости.
Прогноз относительно неблагоприятный даже при раннем начале лечения. Полного восстановления не происходит, есть шанс нормализовать состояния пациента и затормозить рассеянный склероз. Прогрессирование постепенное.
- Церебральная форма
Для нее характерно поражение белого вещества головного мозга и нервных тканей мозговых придатков (к ним относятся и глазные нервы). Определяется преимущественно очаговой симптоматикой. Течение относительно благоприятное, длительность процесса до наступления конечного состояния с полной слепотой или слабоумием, прочими местными отклонениями составляет 5-15 лет, бывает больше. Лечение позволяет снизить скорость прогрессирования.
- Спинальная разновидность
Поражается спинной мозг. В 80% случаев на уровне грудного отдела, что обуславливает первостепенную важность обследования этого участка позвоночного столба с мозгом. Проявляется парезами, гиперкинезами, нарушениями чувствительности. В конечном итоге параличом ниже локализации демиелинизации.
Классификация проводится и по второму основанию — моменту развития патологии. Выделяются:
- «Взрослая» форма
Обнаруживается наиболее часто. Возникает словно из ниоткуда, это не соответствует действительности. Некоторые ситуации сопряжены с активным действием группы внешних факторов. С другой стороны, возможно отсутствие симптоматики в детские годы. Обнаружить момент начала состояния можно по объему поражения, но не всегда это надежный признак.
- Детская разновидность
Обнаруживается в возрасте до 10 лет. Типично вялое течение, без выраженной клинической картины. В таком состоянии ребенок может жить годами, симптомы и отклонения в нервной деятельности обнаруживается в 20-25 лет. Имеет смысл регулярно обследовать ребенка в случае неблагоприятного семейного анамнеза. Рассеянный склероз имеет множественную, сложную этиологию. Согласно исследованиям, преимущественную роль играет генетика. Прочие факторы выступают триггерами, запускающими болезнетворный процесс.
- Ювенальный тип
Подростковый. Отличается большей агрессивностью по сравнению с прочими. Конечное состояние наступает за считанные годы, прогноз — от неблагоприятного до крайне неблагоприятного. Предполагается, что причина столь опасного течения кроется в гормональных сдвигах.
У детей и подростков заболевание протекает по-разному. Первые случаи имеют лучший прогноз.
Исходя из активности течения:
- Прогрессирующий рассеянный склероз
Как и следует из названия, постепенно приводит к нарушению высшей нервной деятельности. Распространены два подвида. Первично-прогрессирующий рассеянный склероз. Обнаруживается у вновь обследованных пациентов. Характерно отсутствие диагноза в анамнезе, без ранее выявленных эпизодов ремиссий и рецидивов. Поддается лечению относительно плохо. Вторично-прогрессирующий тип ставится на основании анамнеза. Если болезнь уже существует, но была ремиссия. Для прогрессирующего РС не характерна приостановка процесса даже на фоне лечения. Конечное состояние наступает быстрее.
- Рецидивирующе-ремитирующая разновидность
Встречается наиболее часто. Периоды обострения, прогрессирования, сменяются ремиссиями, моментами приостановки. Длительность ремиссий разная, от нескольких месяцев до 2-3 лет, что считается качественным результатом проводимой терапии. Врачи стремятся именно к этому. Каждый светлый период — шанс продлить жизнь пациенту и предотвратить раннее наступление инвалидности. Обострение продолжается примерно столько же. Ремитирующее течение дает надежду на благоприятный прогноз.
Причины и предрасполагающие факторы
За последние годы проведена масса исследований рассеянного склероза. Несмотря на обилие эмпирического материала, теоретических наработок, болезнь так и не была полностью исследована, что указывает либо на несовершенство методологии, либо, что более вероятно, на полифакторность процесса, сложность этиологии. Происхождение рассеянного склероза множественное.
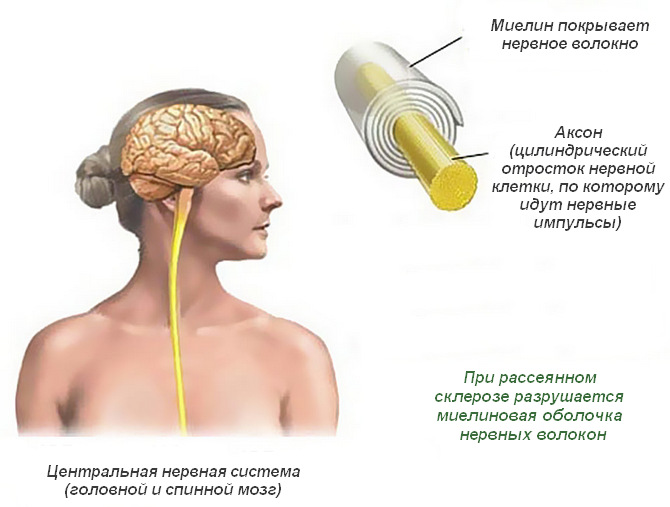
Большинство исследователей сходится на мнении, что основу составляет генетический фактор. Несмотря на сказанное, это не значит, что описанный диагноз имеет строго наследственный механизм и обязательно передается от предков к потомкам. Передается лишь предрасположенность. При этом она имеет сложный характер. Существует группа генов, ответственных за резистентность организма к неблагоприятным внешним и внутренним факторам. Не вдаваясь в сложные и пространные рассуждения, описания, следует сказать, что у больных активность этих генов минимальна. Отсюда повышенная чувствительность к аллергическим реакциям, токсическим поражениям. А также пониженная сопротивляемость миелиновой оболочки и вообще нервных тканей к повреждениям.
Точно определить вероятность развития состояния у потомства при современном развитии медицинской науки нельзя. Предполагается, что риск составляет 20-35% (по разным оценкам, плюс-минус). У женщин РС диагностируется чаще, чем у мужчин, что лишний раз подтверждает генетический механизм становления.
Остальные факторы можно отнести к триггерам или предрасполагающим моментам. Они обуславливают начало или же повышают риск становления патологии.
- Аллергическая реакция. Имеет индивидуальные черты. Чаще возникает непереносимость продуктов питания, препаратов, пигментов, частичек шерсти, продуктов жизнедеятельности пылевых клещей. Вероятность начала рассеянного склероза по аутоиммунным причинам составляет 15% у хронических аллергиков. Без генетической предрасположенности манифестация не наступает. Разрушение миелиновой оболочки проходит в русле все того же аутоиммунного процесса с выбросом гистамина и деструкцией тканей.
- Проведенные оперативные вмешательства. Далеко не обязательно, что на спинном мозге или церебральных структурах. На первый взгляд причина кажется странной, учитывая удаленность повреждения. Все находится в рамках логики. Операция приводит к началу регенеративного процесса, восстановление тканей требует участия стволовых клеток, также активной работы иммунитета. Механизм развития рассеянного склероза в такой ситуации комплексный. Обуславливается спонтанным нарушением работы защитных сил организма.
- Травмы.
- Географическая, климатическая детерминированность. Как было сказано, жители северных регионов болеют много чаще. Соотношение почти 10:1. С чем связана подобная корреляция доподлинно неизвестно.
- Принадлежность к европеоидной расе. Если составить рейтинг этнических групп, по частоте и вероятности развития рассеянного склероза, безусловными лидерами окажутся европеоиды. Особенно жители Скандинавских стран. Чуть поодаль идут азиаты. Реже всего РС развивается у негроидов и австралоидов. Согласно исследованиям, переселение европеоида в жаркие страны незначительно снижает вероятность манифестации, потому большую роль, по всей видимости, играет не географическая широта, а принадлежность к более устойчивой к заболеванию расе.
- Постоянные стрессы. Речь не о нарушении эмоционального фона, а о постоянном напряжении. Стрессы могут быть разными. Не только психическими, но и физическими: от перегрузок в результате активной работы до травм, операций. Роль играет выброс большого количества гормонов стресса: кортизола, адреналина, норадреналина и дофамина. Механизм влияния на белое мозговое вещество не известен.
- Частое воздействие ультрафиолетового излучения на организм пациента. Особенно рискуют белокожие люди. Чем выше интенсивность воздействия, тем больше риск. Потому категорически воспрещается принимать солнечные ванны в южных широтах. По крайней мере, следует соблюдать осторожность: не более 10-15 минут или 5-10 минут в периоды пиковой солнечной активности. К негроидам и австралоидам сказанное не относится. Они более резистентны к неблагоприятным факторам.
- Повышенный радиационный фон в месте проживания. Приводит к образованию свободных радикалов, окислению клеточных стенок. Что станет мишенью заряженных элементов, какие клетки подвергнутся разрушению заранее сказать нельзя. Как нельзя спрогнозировать, чем это закончится. Два наиболее распространенных состояния — опухоли (чаще злокачественные) и рассеянный склероз. С повышенным фоном ионизирующего излучения пациенты встречаются при осуществлении профессиональной деятельности (подводники, работники АЭС, урановых рудников), также люди, проживающие в неблагоприятных экологических регионах (районы близ Киевской области на Украине, в России — Ивановская, Брянская, Свердловская и прочие области).
- Интоксикация организма. Особенную опасность дают соли тяжелых металлов, продукты жизнедеятельности микроорганизмов и прочие вещества.
- Заболевания сосудистого профиля. Атеросклероз как пример. Заключается в нарушении нормального кровотока, питания головного мозга. Заканчивается РС в редких случаях.
- Перманентные инфекционные патологии. Тонзиллит, бактериальный артрит и прочие состояния.
В отсутствии понятных этиологических факторов говорят об идиопатическом рассеянном склерозе.
Причины развития множественные. Роль играют две группы факторов: наследственность и триггеры. Если первые устранить невозможно, вторые в большинстве своем управляемые. Все вероятные провокаторы контролируются врачом и устраняются в рамках профилактических мероприятий. Полной гарантии это не дает, но сводит риски к минимуму.
Передается ли рассеянный склероз по наследству? Нет, генетически обусловлена только предрасположенность. При благоприятных условиях жизни и окружающей среды вероятность так и останется абстрактной цифрой.
Симптоматика
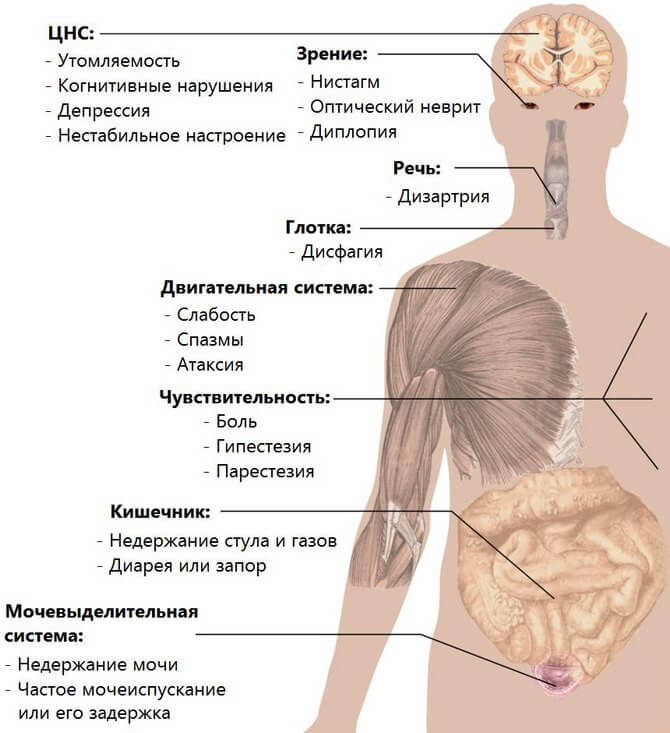
Клиническая картина зависит от локализации и формы рассеянного склероза. На ранних стадиях проявлений может не быть, либо они настолько слабые, что не дают о себе знать до определенного момента. Первые признаки — слабость, головокружение, они списываются на усталость, перемены погоды. Длительность начального периода — от пары месяцев до 3-4 лет. Всего выделяют 7 групп признаков.
Нарушения когнитивных и мнестических функций
Сопровождаются такими проявлениями:
- Снижение уровня интеллекта. Особенно заметно снижение когнитивных функций при умственном характере профессиональной деятельности. Пациент не способен выполнять обязанности. Формально интеллект сохраняется, но способности пользоваться им уже нет.
- Падение памяти. Пациент различает родственников, помнит слова, правильно высказывается. При этом возможно обеднение лексического строя, словарного запаса.
- Общая деменция. Крайняя степень нарушения мнестических функций также возможна. Наблюдается на терминальной стадии рассеянного склероза, не поддается коррекции. Характеризуется тотальным нарушением работы головного мозга. Больной не способен обслуживать себя в быту, становится беспомощным, впадает в детство.
Нарушения отправления естественных потребностей организма, дисфункция тазовых органов
Полное недержание мочи. Наблюдается при грубом нарушении работы спинного мозга, генерализованном поражении белого вещества. Пациент не способен контролировать позывы опорожнить мочевой пузырь. В сложных случаях страдает и процесс дефекации. Оба симптома — указания на поражение пояснично-крестцового отдела спинного мозга.
В более легких случая вероятны императивные позывы помочиться. Пациент не способен их сдержать, но частичный контроль присутствует.
Обратное явление — неспособность справлять нужду естественным путем. Требуется постоянная катетеризация мочевого пузыря, очищение толстого кишечника искусственными методами. Пациент становится глубоким инвалидом.
Падение кожно-мышечной чувствительности, утрата тактильных ощущений
Чувствительность падает ниже уровня демиелинизации. В случае поражения головного мозга, утрачивается чувствительность ниже головы. Полная или частичная — зависит от этапа патологического процесса. Падают все виды тактильных ощущений. Вплоть до невозможности ощущать болевые импульсы. Формально это не паралич и не парез. Двигательная активность сохраняется в полной мере. Отмирают оболочки нервных окончаний по периферии, что приводит к невозможности проведения сигналов, в том числе болевых импульсов. Онемение не проходит, тактильная чувствительность не восстанавливается, процесс необратим.
Рассеянный склероз проявляется неврологическим дефектом со стороны координации движений
Первое, с чем встречается пациент — постоянное слабое или умеренное головокружение. Протекает приступами. Указывает на нарушение работы мозжечка по указанным выше причинам. Второй возможный вариант — мышечная ригидность. Пациент не способен выполнять простые движения ввиду скованности мускулатуры. Наблюдается раскоординация. Тело буквально не слушается команд. Страдают верхние, реже нижние конечности. В тяжелых случаях и те, и другие.
Пирамидные нарушения
Определяются парезами или параличами (в более тяжелых случаях).
Отклонения нервных функций, обусловленные поражением черепных нервов
- Дисфагия. Утрата возможности глотать. Приводит к затруднению или полной утрате возможности питаться естественным путем.
- Утрата речи.
- Нистагм. Горизонтальные произвольные движения глаза. Не контролируются пациентом.
Нарушения зрительных функций
Полная слепота наступает крайне редко. Чаще возникает одностороннее снижение остроты зрения. Вплоть до монокулярной слепоты (на один глаз). Ранний, почти обязательный симптом — образование скотомы в поле зрения. Это слепое, черное пятно, сокращающее область видимости. При очаговой, церебральной форме вероятна полная утрата зрения.
Помимо описанных проявлений возможны регулярные головные боли (без видимых причин). Повышенная температура тела до легких субфебрильных отметок (до 37,8 °С).
Симптомы рассеянного склероза определяются гетерогенной группой неврологических проявлений. Обнаружить их легко, но определить первопричину куда сложнее.
Также выявляют половую дисфункцию. Она проявляется импотенцией, аноргазмией. Шаткость походки, бессонница.
Диагностика и дифференциальная диагностика
Как диагностировать рассеянный склероз? Обследованием больных с подозрением на рассеянный склероз занимаются специалисты по неврологии, реже по нейрохирургии. Оценка состояния проводится в амбулаторных условиях. Примерная схема диагностики:
- Устный опрос больного. Жалобы отсутствуют на ранних стадиях, затем обнаруживается неврологическая дисфункция.
- Сбор анамнеза. Перенесенные инфекционные патологии, соматические и психические заболевания, семейная история, травмы, операции на головном или спинном мозге, образ жизни, склонность к аллергическим реакциям, аутоиммунные диагнозы и прочие факторы.
- Физикальное исследование, функциональные тесты. На определение координации, чувствительности кожи, сохранность рефлексов. Простейшие по своей сути рутинные методики. Все отклонения трактуются в пользу наличия неврологического дефицита.
- При подозрениях на рассеянный склероз пациента направляют на МРТ, обязательно с контрастным усилением препаратами гадолиния. При классических формах обнаруживаются множественные очаги демиелинизации. Визуально они определяются как яркие, белые засветы на изображениях томографии. Возможна концентрация областей в одном месте. Подобные ситуации требуют подробной оценки. Часто изменения принимают за опухолевый процесс, глиобластому.
- Другой информативный способ исследования — люмбальная пункция. Но это инвазивный, травматичный и болезненный метод. К нему прибегают все реже, несмотря на эффективность в деле ранней диагностики.
Дифференциальная диагностика проводится с опухолью головного мозга, межпозвоночными грыжами пояснично-крестцового отдела, болезнью Альцгеймера, сосудистой деменцией. В зависимости от комплекса проявлений.
Опухоль диагностируется с помощью биопсии или болюсного магнитно-резонансного исследования (контраст вводится по каплям). По характеру накопление гадолиния можно судить о характере процесса. Грыжи обнаруживаются на МРТ сразу, отграничить проявления не трудно. Сосудистые и прочие разновидности деменции не дают признаков на постконтрастных снимках МРТ, зато очаги деструкции мозговой ткани видны хорошо.
Получается, что качественной альтернативы магнитно-резонансной томографии не существует. Так оно и есть. Это относительно доступная методика. Она же используется для определения динамики рассеянного склероза, оценки эффективности лечения.
Прогрессирование процесса, характер сиюминутного состояния определяют с помощью разработанной методики. Используется шкала EDSS. Оценивается интенсивность симптомов, по семи группам, представленным выше. Итоговая возможная оценка состояния в баллах составляет интервал от 1 до 10. Единица соответствует полному отсутствию объективных нарушений и субъективных ощущений. Десятка характеризует пациентов полностью беспомощных, прикованных к постели. Примерно с 6-7 начинается глубокая инвалидность человека.
Другой частый диагноз, энцефаломиелит. Он сопровождается выраженными психическими нарушениями и отклонениями сознания.
Диагностика рассеянного склероза минимальна. Типичные черты выявить относительно просто. В атипичных случаях на выявление требуется не один месяц.
Лечение

Проводится под контролем невролога. Исключительно консервативное, операция смысла не имеет. Препараты:
- Кортикостероиды в сверхвысоких дозировках, т. н. пульс-терапия. Заключается в системном воздействии на пораженные участки с целью устранения воспаления, деструкции. Может спровоцировать эндокринные нарушения, кардиальные отклонения. Имеет массу противопоказаний. Длительность не более 3-5 суток.
- Иммуномодуляторы на постоянной основе для приостановки процесса демиелинизации.
- Средства на основе магния и калия. Назначаются с целью предотвращения остановки сердца при регулярном применении кортикостероидов. Аспаркам или Панангин.
- Противоэпилептические средства. Затормаживают развитие неврологического дефекта. Финлепсин как основное.
- Тяжело протекающий рассеянный склероз требует применения обратного препарата, иммуносупрессора для угнетения продолженной реакции.
- Прозерин для восстановления функции тазовых органов.
- Витаминно-минеральные комплексы, антиоксиданты, ноотропные, цереброваскулярные препараты (восстанавливают клеточное питания, кровообращение в тканях).
- Антидепрессанты или нейролептики.
- Интерфероны, предотвращающие обострение.
Примерный перечень корректируется врачом. Чем тяжелее состояния пациента, тем интенсивнее терапия.
Излечим ли рассеянный склероз?
Нет, пока что полного восстановления добиться не получается. Причина кроется в глубинных, генетических механизмах. Но на качественную ремиссию рассчитывать можно. Это цель терапии.
Начальная стадия рассеянного склероза — лучший момент для лечения. Выраженность проявлений минимальна, осложнений еще нет.
Помимо препаратов, прибегают к прочим методикам. Массаж позволяет купировать гиперкинезы, восстановить подвижность мышц, снять патологическое напряжение. Кардинальным образом на состояния здоровья пациента не влияет. ЛФК при рассеянном склерозе позволяет нормализовать питание тканей, восстановить двигательную активность конечностей.
При существенной интоксикации проводится плазмаферез. Потребность в нем возникает на фоне нарушения функций почек, печени, при длительном применении иммунодепрессантов в больших дозировках.
Новые методики в лечении рассеянного склероза активно разрабатываются. Среди вариантов:
- применение миелиновых пептидных препаратов;
- пересадка стволовых клеток для восстановления миелиновой оболочки нервных тканей (лечение рассеянного склероза стволовыми клетками проводится относительно недавно, это экспериментальная методика, никто не может предсказать долгосрочные последствия);
- применение экспериментальных иммунодепрессантов селективного действия (Окрелизумаб как наиболее яркий пример).
Рассеянный склероз и беременность
Можно ли рожать при рассеянном склерозе?
Можно: и беременеть, и рожать. Доказано, что РС не оказывает негативного влияния на плод и никак не сказывается на состоянии матери, также и на течении гестации. Противопоказанием считается общее тяжелое состояние пациентки с генерализованным нарушением всех функций. И то оно относительное, определяется на усмотрение самой женщины (если она в состоянии мыслить) и ее супруга.
Тем не менее, беременность при рассеянном склерозе требует более тщательного наблюдения у гинеколога и невролога для раннего обнаружения отклонений. Прямой связи с РС нет, но негативные факторы могут привести к усугублению процессов.
Прогноз
Прогноз зависит от типа патологии, возраста манифестации, характера течения, достаточности терапии. Детские и взрослые формы имеют положительный прогноз, ассоциированный с длительной жизнью. Ювенальный тип приводит к смерти намного раньше (речь идет о годах). В среднем летальный исход при подростковом типе наступает к 30-35 годам, бывает раньше.
Ремитирующие формы ассоциированы с лучшим прогнозом.
Сколько живут с диагнозом рассеянный склероз?
Продолжительность жизни в среднем составляет 25-35 лет, с поправками на негативные и позитивные факторы.
Осложнения
Последствия рассеянного склероза инвалидизирующие:
- недержание мочи;
- невозможность опорожнить мочевой пузырь или кишечник;
- паралич мускулатуры;
- паралич дыхательных мышц, асфиксия и смерть;
- остановка сердца;
- выраженная деменция, кахексия;
- инфекционные заболевания, воспаление легких, сепсис в результате образования пролежней.
Профилактика
Специфические мероприятия не разработаны. Профилактика рассеянного склероза складывается из группы рекомендаций.
Отказ от вредных привычек, нормализация режима отдыха, избегание стрессов, физических перегрузок, воздействия солнечного излучения в неадекватных количествах. Важно регулярно проверяться у невролога. Особенно при неблагоприятном семейном анамнезе. Питание в рамках превенции должно быть витаминизированным. Ограничений как таковых нет, но клинические рекомендации указывают на необходимость потребления большого числа овощей, фруктов, белка.