Ишиас, или пояснично-крестцовый радикулит характеризуется выраженным болевым синдромом и возникает из-за повреждения седалищного нерва. Причины его возникновения различны – от остеохондроза до травматических повреждений. Обследование пациента позволяет подобрать медикаментозное лечение ишиаса или оперативные методы. Терапия зависит от причины патологии и сопутствующих заболеваний.
Общая информация
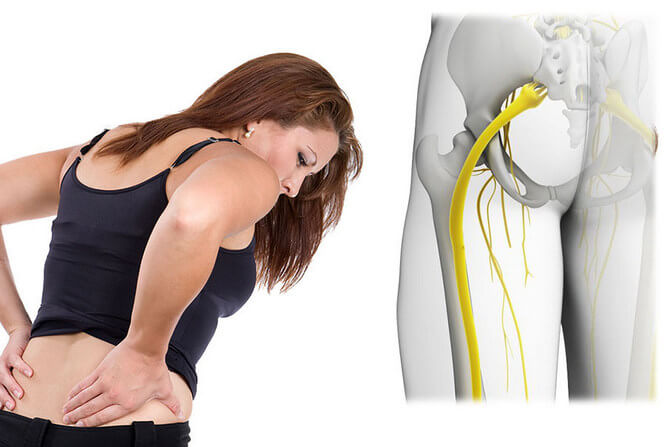
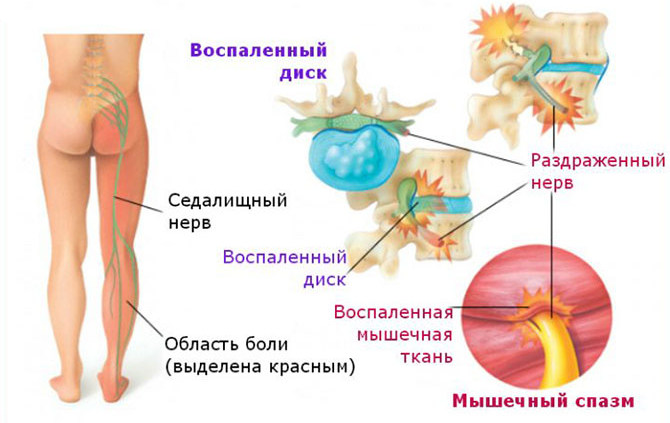
Седалищный нерв иннервирует мышцы, связки, кожу и другие анатомические образования нижних конечностей. Он проходит по задней поверхности ягодичной области и бедра, разделяясь на нервы меньшего размера.
Ишиас развивается из-за его не воспалительным поражением, в следствии внешнего сдавления. Причины этого – травмы позвоночника и таза, опухолевый рост, образование соединительнотканных тяжей и др. Симптомы чаще возникают у людей в возрасте от 50 до 70 лет.
Развитие болезни
В зависимости от причин развития ишиаса заболевание делят на два типа: первичное и вторичное. При первичной патологии поражение корешков спинного мозга возникает из-за их непосредственного поражения. Это наблюдается в следующих случаях:
- вирусные и бактериальные инфекции — как правило, инфекционный очаг связан с вирусными микроорганизмами, которые способны размножаться в нервной ткани;
- травматическое повреждение нервных стволов без инфекционного фактора — травмы области поясницы встречаются при дорожно-транспортных происшествиях, на производстве и др.
Наиболее часто, ишиас имеет вторичную природу. В этом случае симптомы возникают на фоне первичных заболеваний:
- остеохондроз с формированием межпозвоночной грыжи — хрящевые диски, расположенные между позвонками, с возрастом истончаются, это приводит к их дегенерации и сдавлению нервных стволов рядом с ними, при этом наблюдаются характерные симптомы ишиаса;
- заболевания эндокринной системы и нарушения обмена веществ — не воспалительное повреждение седалищного нерва и спинномозговых корешков наблюдается при подагре или сахарном диабете;
- остеоартроз и остеохондроз — развитие дегенеративных изменений в суставах позвоночного столба, в результате этого происходит неправильное распределение нагрузки между соседними позвонками со сдавлением нервных структур;
- остеофиты на позвонках — это небольшие костные наросты, которые имеют вид конуса или шипа, долгое время они не приводят к неприятным ощущениям, однако постепенно сдавливают расположенные рядом нервы, вызывая неврологические нарушения;
- спазм грушевидной мышцы — она располагается в области ягодичных мышц и участвует в движениях бедром, мышечные волокна проходят через седалищное отверстие тазовых костей, где располагаются сосуды и седалищный нерв, при миозите седалищной мышцы возникает ее спазм, что приводит к компрессии седалищного нерва.
Среди других причин: доброкачественные и злокачественные опухоли, оперативные вмешательства на области поясницы или ягодиц и др. Выявление факторов, приводящих к заболеванию требуется для подбора терапии. В процессе обследования и лечения учитывается психосоматика – депрессия и тревожное расстройство снижают эффективность лечебных мероприятий.
Клинические проявления
Ишиас в любом возрасте проявляется болью и неврологическими расстройствами. Каждый признак имеет свои особенности, которые зависят от течения патологии, сопутствующих болезней и правильности терапии.
Болевой синдром
Основная жалоба – болевые ощущения. Ишиас, как у женщин, так и у мужчин не может протекать без боли. Болевой синдром проявляется остро, резко. Больной характеризует его как удар ножом или электрическим током.
Боль локализуется по задней поверхности бедра, в подколенной ямке или на голени. Она может полностью захватывать указанные области или иметь ограниченное распространение. Выраженность ощущений различна – от незначительного дискомфорта до парализующих приступов. У одного и того же пациента интенсивность боли меняется в процессе прогрессирования патологии и проводимого лечения.
Болевой синдром может носить временный или постоянный характер. Эпизодические приступы встречаются чаще всего. Они возникают при физической нагрузке, резких движениях туловищем и ногами, после переохлаждения организма и др. Симптомы имеют одностороннюю локализацию. Хронические нарушения выражены слабо, как правило – это дискомфорт и редкие болевые ощущения, возникающие во время физических нагрузок. Возможны обострения с резким усилением симптоматики. Боль может иррадиировать на поясницу и передние отделы ног.
Неврологическая симптоматика
Сдавление нервного волокна приводит к неврологическим проявлениям: нарушению кожной чувствительности, снижению мышечной силы и др. Выраженность симптоматики сильно отличается у отдельных пациентов. Наиболее часто встречаются следующие признаки ишиаса:
- Снижение чувствительности кожи в области ягодиц, задней поверхности бедра, подколенной ямки и задней части голени. В некоторых случаях больной ощущает онемение пальцев на стопе со стороны поражения.
- Вегетативные расстройства. Нарушается терморегуляция – у человека мерзнут ноги, даже в теплое время суток. Иногда отмечается повышенная потливость. Недостаточное кровообращение в нижних конечностях приводит к тому, что кожа становится бледной, отмечается ее шелушение в области иннервации пораженного нерва.
- Двигательные нарушения, а именно – снижение силы мышц по задней поверхности бедра, голени и стопы. У больного уменьшается размах шага ногой со стороны поражения, снижается амплитуда движения в коленном и голеностопном суставе. В отсутствии лечения походка становится «шаркающей», так как высоко поднимать стопу при шаге затруднительно.
В хронический период симптомы выражены слабо. Больной может испытывать небольшой дискомфорт и слабость в ноге при активных движениях. Обострения болезни возникают после переохлаждения поясницы, на фоне острых инфекций, сильном стрессе и др.
Диагностические мероприятия
Говоря о том, как долго лечится ишиас, специалисты отмечают, что эффективность терапии зависит от сроков выявления заболевания. Обследование проводится по следующему алгоритму:
- Сбор имеющихся жалоб и анамнеза заболевания.
- Неврологический осмотр с исследованием чувствительности, рефлексов, объема и силы движений отдельных групп мышц. Обследование всегда должно быть комплексным, так как неврологические нарушения могут быть не только на нижних конечностях, но и на руках.
- Клинический и биохимический анализ крови. Позволяют оценить общее состояние здоровья и выявить признаки воспалительных изменений в организме: повышение уровня лейкоцитов или лимфоцитов, ускорение скорости оседания эритроцитов, концентрации С-реактивного белка и фибриногена.
- Рентгенологическое исследование области поясницы и таза. Рентген позволяет оценить состояние костной системы, выявив в ней патологические изменения: остеохондроз, переломы и пр. В настоящее время используется в качестве первичного метода диагностики, так как компьютерная или магнитно-резонансная томография отличаются более высокой точностью.
- Компьютерная томография – замена стандартного рентгена. Позволяет получить качественные изображения костных и хрящевых структур. Используется для оценки состояния костей таза и позвоночника. Проведение КТ доступно в большинстве лечебных учреждений.
- Магнитно-резонансная томография назначается при подозрениях на патологию мягких тканей, например, межпозвоночных дисков. Это используется для выявления остеохондроза и других заболеваний на начальных стадиях их развития.
- Для оценки нарушений сократимости мышц и нервной проводимости назначается электронейромиография. Во время процедуры оценивается скорость прохождения импульса по нервным волокнам и ответ мышечных групп.
Интерпретировать результаты обследования должен лечащий врач. Неправильная постановка диагноза может стать причиной прогрессирования основного заболевания и развития негативных последствий.
Подходы к лечению
Какой врач лечит ишиас?
Диагностикой и терапией заболевания занимается врач-невролог. Назначаемое лечение носит индивидуальный и комплексный характер, а также направлено на устранение непосредственной причины ишиаса и его симптомов.
Все лечебные мероприятия разделяют на три типа: симптоматические, этиотропные и поддерживающие. Симптоматическая терапия позволяет на время избавиться от симптомов и добиться стойкой ремиссии болезни. Этиологическое лечение – устраняет причину сдавления нервных волокон. Поддерживающие методы используются для предупреждения обострения болезни. Полное выздоровление возможно только при сочетании трех терапевтических подходов.
В зависимости от стадии ишиаса подходы к терапии имеют ряд отличий:
- Острая стадия болезни
Характеризуется сильным болевым синдромом. Для его устранения требуется симптоматическое лечение с применением обезболивающих препаратов (Диклофенака, Нимесулида и др.) и миорелаксантов (Мидокалм, Карисопродол). Дополнительно назначаются медикаменты, улучшающие состояние нервных структур и поврежденных тканей. В острый период обезболивающие медикаменты используются в виде внутримышечных инъекций. Это позволяет быстро устранить болевой синдром, после чего перейти на таблетированные препараты.
- Период ремиссии
На этом этапе используют поддерживающее лечение. Оно основывается на приеме витаминов, антиоксидантов, лекарственных средств, улучшающих микроциркуляцию, массажа, лечебной гимнастики и физиотерапии. Задача терапии – предупредить рецидивы ишиаса и восстановить неврологические функции.
Терапия всегда назначается врачом, так как медикаменты имеют определенные показания и противопоказания. Их несоблюдение снижает эффективность лечения и может стать причиной развития побочных эффектов лекарственных средств. Вылечить ишиас в домашних условиях возможно после консультации с врачом и подбора лекарственных средств.
Медикаментозная терапия
Лекарственные препараты – основа терапии ишиаса при любых этиологических причинах. Оно используется для устранения симптомов и предупреждения рецидивов. Используются медикаменты нескольких фармакологических групп:
- Для устранения боли и уменьшения выраженности воспаления назначают нестероидные противовоспалительные средства (НПВС): Диклофенак, Индометацин, Мелоксикам и пр. НПВС обладают высокой эффективностью в острый период заболевания и хорошо переносятся больными. Могут использоваться в виде таблеток, внутримышечных инъекций или мазей для местного нанесения. Их применение ограничено при воспалительных и язвенных поражениях желудочно-кишечного тракта.
- Местные анестетики (Лидокаин, Прокаин и др.) для проведения местных инъекций или блокад. Использовать Новокаин не рекомендуется, так как он часто приводит к аллергическим реакциям.
- Глюкокортикостероиды – используются в остром периоде ишиаса для подавления воспалительного процесса и снятия отека. Чаще назначают Дексаметазон или Преднизолон. Препараты вводят в виде инъекций. Через 2-3 дня переходят на таблетированные формы.
- Миорелаксанты (Сирдалуд, Тизанидин, Мидокалм и пр.) устраняют спазм скелетных мышц, уменьшая выраженность болевых ощущений и восстанавливая объем движения.
- Витамины группы В, например, В1 и В6. Оба витамина улучшают питание нервной ткани, защищая седалищный нерв и его ветви от дополнительного повреждения. Наибольшая эффективность средств наблюдается при развитии ишиаса на фоне системных заболеваний – сахарного диабета и др. Комплексные препараты с витаминами группы В: Мильгамма, Нейробион и Бинавит.
- Препараты, восстанавливающие микроциркуляцию и защищающие сосуды от повреждения, назначаются в период ремиссии. Неврологи рекомендуют использовать Актовегин, Курантил, Пентоксифиллин и т. п. Восстановление кровотока по микроциркуляторному руслу ускоряет восстановление нервной ткани и препятствует прогрессированию болезни. Актовегин и другие ангиопротекторы предупреждают атрофические изменения в коже и мышцах.
- Метаболические средства (Милдронат, Рибофлавин, Элькар) улучшают питание корешков спинного мозга и седалищного нерва. Это ускоряет его восстановление и снижает риск рецидива. Аналогичный эффект оказывают антиоксиданты – Токоферол, Дигидрокверцетин и их аналоги.
Как снять острую боль при ишиасе?
Врачи рекомендуют использовать в период обострения нестероидные противовоспалительные средства в стандартных дозировках. Важно помнить, что любые медикаменты используются только после консультации с неврологом.
Мази и гели для местного применения
Местные формы лекарственных средств являются важной частью терапии. Они отличаются от таблетированных препаратов или инъекций отсутствием системного эффекта на организм и низким риском развития побочных эффектов. При нанесении на кожу мази и гели оказывают локальное обезболивающее, противовоспалительное и раздражающее действие. Говоря о том, какие препараты назначают, выделяют следующие группы лекарственных средств:
- Мази с экстрактом стручкового перца (Эспол и аналоги) – улучшают микроциркуляцию в коже и мягких тканях, способствуя регенерации поврежденных структур.
- Аналогичное действие оказывают средства с пчелиным или змеиным ядом – Апифор или Наятокс, соответственно.
- Скипидарная мазь, раздражающая кожу и способствующая усилению кровотока.
- Обезболивающие гели и мази (Вольтарен, Диклофенак). Основной действующий компонент – нестероидное противовоспалительное средство. Уменьшает выраженность болевых ощущений, воспаления и отечность. Используются в комбинации с таблетированными формами препаратов. Применяется в виде курсов по 5-7 дней.
Препараты наносят на кожу в области максимальной боли 2-3 раза в день, аккуратно втирая. Дополнительное использование обертываний или компрессов не рекомендуется. Согревающие и раздражающие средства применяются вне острого периода болезни.
Физиотерапия
Физиотерапевтические методы ускоряют наступление выздоровления и снижают риск обострения ишиаса. Физиолечение противопоказано в острый период, так как стимулирует воспалительные процессы и способствует их прогрессированию. Активно используется дарсонвализация, магнито- и лазеротерапия, лекарственный электрофорез и УВЧ.
При местном воздействии на область поясницы и ягодиц улучшается трофика тканей и их регенерация. Воздействие на скелетные мышцы нормализует их тонус, препятствуя развитию спазмов и атрофии мышечных волокон. Физиотерапевтические методы взаимозаменяемы и проводятся в виде курсов по 10-12 сеансов. При необходимости их повторяют с перерывом в 2 недели.
Для физиолечения существуют противопоказания. К ним относят доброкачественные и злокачественные опухоли, острые инфекционные заболевания и обострения хронических форм, нарушения свертывания крови, аллергические реакции на используемые при электрофорезе лекарственные препараты и внутренние кровотечения. В этих случаях от проведения физиотерапии следует отказаться.
Лечебный массаж и ЛФК
Массаж проводится при ремиссии ишиаса. Он улучшает трофику мягких тканей и мышц, восстанавливает кровоснабжение, улучшает отток лимфы и предупреждает отеки. Проводят лечебный массаж ягодичной и поясничной области, а также задней поверхности бедра, голени и стопы. Выбор массажных точек основывается на выявлении триггерных участков с повышенным тонусом.
Лечебный курс состоит из 10-12 сеансов. Массаж должен проводить сертифицированный специалист. Продолжительность одного сеанса – 30-40 минут. Неврологи рекомендуют сочетать массаж с мазями и ЛФК.
Лечебная гимнастика направлена на восстановление движений ногой и профилактику рецидивов. Перед физической нагрузкой и занятиями физкультурой следует проконсультироваться с врачом. Гимнастика при ишиасе имеет ряд особенностей:
- физическая нагрузка должна быть адекватной для конкретного пациента;
- занятия начинают с минимальной продолжительности (5-10 минут) и простых упражнений;
- обязательно проводят разминку и заминку (разминка основана на суставной гимнастике и не включает в себя элементы растяжки, это позволяет предупредить травмирование мышц);
- использовать какое-либо отягощение (гантели, блины для штанги и др.) запрещено;
- ЛФК проводится под контролем специалиста, после обучения правильной технике выполнения упражнений, человек может самостоятельно заниматься дома;
- при неврологических нарушениях, например, парезе или параличе, специалист или родственники больного помогают ему выполнять упражнения;
- спектр выполняемых заданий постепенно расширяют, возможно добавление движений из йоги, которые нужны для статической нагрузки на мышцы.
Лечебная физкультура основывается на простых движениях, которые требуют активации мышц ягодицы, бедра, голени и стопы. Например, больной из положения лежа на спине притягивает к груди ноги, согнутые в коленях. Требуется сделать 10-12 повторов. Комплекс упражнений подбирает врач по спортивной медицине или невролог. Для снижения нагрузки на опорно-двигательный аппарат во время занятий может использоваться тейпирование.
Внимание! Использование методов альтернативной медицины (иглоукалывание, гомеопатия и др.) запрещено. Народные практики и другие подходы, не одобренные неврологами, не имеют доказанной эффективности и безопасности. Они могут привести к прогрессированию заболевания и развитию его негативных последствий.
Хирургические методы
Оперативные вмешательства при ишиасе рекомендованы в случае выявления опухолевых образований, остеохондроза с выраженным сдавлением нервных корешков и др. Вид операции подбирают индивидуально. В случае доброкачественных или злокачественных опухолей проводят их удаление с сохранением расположенных рядом здоровых тканей.
Осложнения ишиаса
Негативные последствия развиваются в отсутствии лечения или его неправильном проведении. К основным осложнениям относят следующие состояния:
- нарушения кожной чувствительности в области ягодиц, задней поверхности бедра и голени — они могут сохраняться долгое время, приводя к дискомфорту;
- уменьшение амплитуды движения в тазобедренном, коленном или голеностопном суставе — в результате этого у человека сохраняется «шаркающая» походка;
- парез или паралич мышц — первый характеризуется снижением силы мышц из-за пониженного тонуса скелетной мускулатуры, при параличе наблюдается полная обездвиженность;
- инвалидность с частичной или полной потерей трудоспособности;
- хронический болевой синдром и неврологические нарушения приводят к депрессивному расстройству и снижению качества жизни.
Помимо указанных последствий неправильное лечение осложняется прогрессированием основного заболевания – злокачественной опухоли, остеохондроза и пр.
Прогноз

Прогноз зависит от причины ишиаса, его формы, продолжительности болезни, своевременности начала лечения и ее комплексности. При выявлении первоначального заболевания оценивается возможность его полного устранения. Если это возможно, то прогноз благоприятный и терапия приводит к полному выздоровлению. Например, это характерно для травм поясницы. При ревматических патологиях излечение невозможно и у больного развивается хронический ишиас с периодическими обострениями.
При позднем начале терапии в корешках спинномозговых нервов или седалищном нерве развиваются необратимые дегенеративные изменения. Это приводит к низкой эффективности лечения и ухудшению прогноза.
При оценке прогноза следует учитывать возраст человека и наличие у него сопутствующих патологий. Комплексная терапия у пожилых или истощенных больных неспособна обеспечить полное выздоровление. Прогноз остается неблагоприятным даже при раннем выявлении болезни.
Профилактические мероприятия
Предупредить развитие ишиаса легче, чем полностью вылечить основное заболевание и его проявления. Неврологи рекомендуют придерживаться следующих профилактических советов:
- Нормализовать режим сна и отдыха. Хроническое недосыпание приводит к снижению иммунитета и увеличивает риск развития заболеваний.
- Для сна рекомендуется приобрести ортопедический матрац и подушку. Они правильно распределяют нагрузку на позвоночник и предупреждают остеохондроз.
- Регулярно заниматься спортом, уделяя физической активности 2-3 часа в неделю. Занятия не должны быть утомительными и приводить к стрессу. Уровень физической нагрузки подбирается индивидуально.
- При избыточной массе тела или ожирении нормализовать вес.
- Использовать ортопедическую удобную обувь. Нарушения стопы приводят к вторичным изменениям в суставах и позвоночнике.
- При беременности использовать специальные корсеты, снижающие нагрузку на позвоночник.
- Исключить вредные привычки и нормализовать рацион питания. В продуктах должны содержаться белки, сложные углеводы, жиры, витамины и микроэлементы.
- При наличии заболеваний нервной системы, опорно-двигательного аппарата или внутренних органов обратиться к врачу для обследования и подбора лечения.
Раннее выявление симптомов ишиаса позволяет назначить эффективную терапию, предупредив прогрессирование болезни. В связи с этим, при появлении боли по задней поверхности бедра и голени или в области ягодицы, следует сразу обратиться к терапевту или неврологу.
Читайте также: Неврит седалищного нерва