Ишемический инсульт — это острое расстройство, сопряженное с существенным нарушением церебрального кровотока. Головной мозг недополучает кислорода, также страдает количество поступающих питательных веществ. Итогом становится стремительное, лавинообразное отмирание нервных тканей. Насколько значительное — зависит от тяжести патологического процесса. В любом случае, ишемический инсульт заканчивается как минимум неврологическим дефицитом. Нарушениями некоторых функций центральной нервной системы. Возможна тяжелая инвалидность и гибель больного от осложнений в считанные часы или дни.
Острый ишемический инсульт, как и геморрагическая его форма далеко не всегда поражает людей в возрасте. Расстройство давно взяло тенденцию на омоложение. Средний возраст пострадавших — 40 лет. Основной контингент составляют мужчины. Часто с вредными привычками и заболеваниями сердечно-сосудистой системы, в первую очередь гипертонией, в анамнезе. Помимо, нередко обнаруживается и атеросклероз (почти в 93% случаев). Женщины страдают почти втрое реже, что объясняется гормональной устойчивостью и способностью эстрогена снижать концентрацию холестерина. Ближе к 50-60 годам риски сравниваются, половых особенностей уже нет.

Типично также, что у мужчин после 60 и ранее заболевание протекает не так агрессивно, как у женщин и в среднем имеет более благоприятный прогноз.
Диагноз сопровождается массой специфических симптомов. Обнаружить клинику можно спустя несколько минут от начала ишемического инсульта. Это важно, поскольку от скорости начала лечения зависит прогноз и перспективы восстановления высшей нервной деятельности. В целом, прогнозы весьма туманны даже при своевременной терапии. Многое зависит от возраста, пола, состояния здоровья, локализации изменений, обширности поражения и прочих факторов.
Причины развития ишемического инсульта
Причины формирования столь тяжелого расстройства множественны. Если говорить об основных:
- Артериальная гипертензия
Речь идет о широком перечне возможных состояний, при которых повышается артериальное давление. Как правило, основной диагноз — гипертоническая болезнь. Сопровождается стабильным повышением показателей тонометра. Согласно исследованиям, достаточно повышения нижнего давления (диастолического) на 5-10 мм ртутного столба для роста риска поражения почти вдвое. Пропорционально вероятность растет. Начиная со второй-третьей стадии ГБ возникает стойкое увеличение цифр, без возможности коррекции своими силами, требуется медикаментозная терапия. Как раз во 2-3 стадиях развивается ишемический инсульт. Время, которое требуется для прогрессирования ГБ до критического момента, разнится от пациента к пациенту. В среднем уходит от 5 до 15 лет.
- Атеросклеротические изменения
Высокая концентрация холестерина и нарушение его выведения, метаболизации приводят к отложению жирных веществ на стенках крупных артерий. В частности, страдают коронарные артерии (сердце) и сонные, позвоночные сосуды (головной мозг) вместе с ответвлениями и структурами Виллизиева круга. Постепенно холестериновая бляшка накапливает фибрин, становится упругой, но твердой. А после нескольких лет существования кальцифицируется. Разрастается до существенных размеров и перекрывает большую часть просвета артерии. Заканчивается такой процесс острым нарушением кровообращения в головном мозге и отмиранием участка, который недополучает кислорода. Атеросклероз обнаруживается почти у всех пациентов с ишемическим инсультом.
- Сахарный диабет
Весомый фактор риска. В ходе течения нарушения возникает стойкое сужение артерий. Это другая форма атеросклероза. Без медикаментозной коррекции добиться результата и ослабления состояния не удается. Единственный способ предотвратить инсульт ишемического типа у больных с сахарным диабетом — постоянный контроль уровня сахара, систематическое применение препаратов для восстановления церебральной гемодинамики, ускорения обмена веществ, регенерации.
- Заболевания сердца, сопряженные с развитием хронической сердечной недостаточности
В этом случае причиной острого поражения церебральных структур выступает недостаточная сократимость миокарда, падение насосной функции. В систолу (когда орган максимально напряжен) выбрасывается недостаточно крови. Результат чего это, порока или же функционального расстройства, в контексте ситуации не важно. Соответственно и нервные ткани получают недостаточно кислорода и полезных соединений. На ранних этапах хронической сердечной недостаточности такое состояние не заметно. Организм пока еще в силах компенсировать дисфункцию. Начиная со 2 стадии органических изменений почти не избежать. Без коррекции ишемический инсульт наступает почти в 45% случаев, если раньше не случится гибель пациента от критической дисфункции сердца, его остановки (асистолии), инфаркта миокарда.
Это этиология расстройства, фундаментальные факторы. Можно выделить и группу факторов риска, которые повышают вероятность:
- Нарушения гормонального фона. Особенно актуальна эта причина у женщин, также представителей обоих полов в пубертатный период и ближе к наступлению климакса, затухания репродуктивной функции.
- Курение. Едва ли не у каждого второго курильщика риск развития ишемического инсульта в перспективе 10 лет от первой затяжки увеличивается в 3 раза. Спустя 15 лет у каждого без исключения в 4-5 раз. Отказ от вредной привычки — обязательное условие профилактики. Первичной и вторичной, то есть превенции рецидива.
- Пожилые годы. После 50 лет условная изношенность организма уже хорошо заметна. Это проявляется снижением эластичности сосудов, скачками артериального давления. Не миновать такой проблемы и тем, кто ведет здоровый образ жизни. Это естественный процесс старения.
- Отсутствие достаточного уровня физической активности. Гиподинамия.
- Ожирение. Повышение массы тела более чем на 10-20 килограммов от условной нормы для роста пациента.
- Также негативно сказывается и чрезмерная физическая активность.
- Постоянные стрессы, нервное истощение. Приводят к росту концентрации кортизола, адреналина и прочих веществ, вплоть до ангиотензина-2, который непосредственно участвует в регулировании тонуса сосудов, провоцирует их сужение. Стеноз и рост артериального давления. Постоянный гипертонус заканчивается быстрым изнашиванием артерий.
- Рискуют беременные женщины из-за нестабильности гормонального фона и чрезмерной нагрузки на кардиальные структуры, миокард.
Патогенез ишемического инсульта примерно всегда одинаковый: изменения со стороны сосудов, рост артериального давления, нарушение тонуса сосудов, сужение диаметра питающей артерии, отмирание тканей, которые питаются от этого сосуда и развитие неврологического дефицита разной степени тяжести.
Как проявляет себя ишемический инсульт
Клиника зависит от локализации, обширности поражения, типа расстройства и массы прочих факторов. Обобщенно можно представить симптоматический комплекс как группу неврологических расстройств. Условно симптомы подразделяются по расположению очага.

Затылочная доля
Отвечает за обработку зрительных образов. Потому клиника представлена в основном нарушениями зрения.
- Выпадение участков поля видимости. Скотомы. Выглядят как крупные черные пятна, закрывающие определенную область зрения. В одном глазу или сразу обоих с выпадением одноименных полей (височных или носовых).
- Нечеткость визуальных образов, двоение в глазах, проблемы с фокусировкой.
- Туман в поле видимости. Пелена, не проходящая при вытирании глаз.
- Фотопсии. Вспышки света, ложное ощущение света. Выглядят как точки, пятна, кольца синего, желтоватого оттенка. Это симптомы ирритации (раздражения) коры, чисто неврологическое галлюцинаторное проявление.
- Полная слепота на один или оба глаза. Обычно проходящая, после коррекции состояния. При обширном поражении затылочной области зрение не восстанавливается.
- Невозможность оценить размеры объектов, расстояние до них. Метаморфопсии. Типичные проявления неврологического плана.
Симптомы ишемического инсульта затылочной локализации нередко включают в себя и признаки нарушения работы экстрапирамидной системы, ввиду анатомической близости структур.
Височные области
Клиника всегда тяжелая. Височная доля отвечает за восприятие звука, память и некоторые другие функции.
- Нарушается восприятия звука. В легких случаях это может быть некоторая заторможенность при прослушивании речи и реакции на нее. В сложных — афазия разных типов. То есть невозможность воспринимать речь и говорить самому. Также встречаются случаи глухоты на одно или оба уха.
- Эпилептические припадки. Результат раздражения коры головного мозга. Сопровождается потерей сознания, тоническими судорогами, гипертонусом всей мускулатуры.
- Потеря памяти. Амнезии разных форм.
- Также встречаются галлюцинации. Вербальные. В виде пресловутых голосов в голове, реже истинных галлюцинаций, когда человек слышит речь где-то, но не вовне собственной психики. При этом до определенного момента. Пока пострадавший в сознании, он сохраняет критику к происходящему, что исключает помрачения сознания, делириозные состояния, психозы.
Теменные доли
Отвечают за некоторые интеллектуальные функции, также за тактильные ощущения, способность ориентироваться в собственном теле. Типичная клиническая картина включает в себя такие симптомы:
- Проблемы с устным и письменным счетом, невозможность читать, писать. Страдает высшая нервная деятельности. При этом сам интеллект остается сохранным, что проявляется способностью верно строить предложения, грамотно выражать мысли. Возникают точечные прорехи в вербальном интеллекте и способности выполнять арифметические действия.
- Невозможность узнать предмет с закрытыми глазами при ощупывании. Такие проблемы возникают практически у всех пациентов. Они не узнают хорошо знакомые объемы при тактильном контакте.
- Возможны парезы, ощущения бегания мурашек по телу.
- Тяжелым переживанием для пострадавших становятся сенестопатии: мучительные ощущения движения под кожей, прикосновений. По сути это разновидность тактильного галлюциноза.
- В наиболее тяжелых случаях человек не ощущает отдельных частей своего тела и не воспринимает их и их сегменты как собственные. Например, может утверждать, что у него нет руки, не способен ей управлять.
Лобные области
Этот участок в ответе за поведение, интеллект, частично двигательную активность, мышление вообще. Потому нарушения работы лобных долей наиболее тяжелы в социальном плане. Часто пациенты с поражением лобных участков становятся глубокими инвалидами.
- Типичное проявление — изменение поведения. Больной ведет себя неадекватно ситуации. Смеется невпопад, неуместно проявляет грусть. Также наблюдается выраженная дурашливость в поведении, инфантильность, нетипичные эмоциональные реакции для данного индивида. Возможна повышенная агрессивность, раздражительность без видимых причин.
- Снижение интеллекта. По всем направлениям: от невозможности считать до проблем с речью. Сказывается мыслительная дисфункция.
- Эпилептические припадки. Так же, как и при поражении височных областей. Нередко тяжелее.
- Слабость мускулатуры. Мышцы становятся ватными. Невозможно нормально перемещаться.
- Параличи мускулатуры. Конечностей, также лица. Неспособность управлять мимическими мышцами.

Лимбическая система
При поражении лимбической системы страдает эмоциональный фон. Пациент становится нечувствительным, теряет способность выражать или контролировать собственные эмоции. Помимо, пропадает способность к обучению. По крайней мере, до восстановления функций нервных структур в рамках реабилитации. Полной коррекции не удается добиться почти никогда.
Экстрапирамидная система
Представлена мозжечком. Ее функция — обеспечение пространственного ориентирования, устранение лишних движений, координация движений.
- Головокружение. Типичный симптом ишемического инсульта мозжечка. Сопровождает больного постоянно, до коррекции состояния.
- Невозможность координировать свои движения. Отсюда — шаткость походки, суетливость, масса лишних движений, возможны падения, неуклюжесть.
Ствол головного мозга
Для ишемического инсульта этой локализации, независимо от объемов поражения типичны критические расстройства. Почти в 90% наступает гибель больного. Типичны скачки температуры тела, организм оказывается неспособен к терморегуляции. Помимо наблюдаются проблемы с дыханием, сердечной деятельностью. Характерным и наиболее тяжелым расстройством у пациентов с инсультом ствола выступает синдром запертого человека. Неспособность двигаться, говорить при полном сохранении сознания.
Помимо специфических признаков острого нарушения кровотока в головном мозге присутствуют и общие проявления:
- Головная боль. Интенсивная или крайне интенсивная. Локализация — в месте поражения, но чаще дискомфорт диффузный. Разлитой по всей голове. Точно определить его расположение не выходит.
- Головокружение.
- Слабость мускулатуры.
- Невозможность нормально передвигаться.
- Пелена перед глазами, нечеткость видения.
- Параличи мимической мускулатуры.
В рамках догоспитального этапа, неотложной помощи, проводится экспресс тест. Пациенту предлагается выполнять 3 простых действия:
- Сказать несколько слов. Речь в норме не нарушена. Подойдет любая фраза.
- Поднять руки над головой. В норме двигательная активность, способность контролировать тело не страдает.
- Улыбнуться. Оценивается подвижность мимической мускулатуры.
При обнаружении хотя бы одного отклонения нужно вызывать скорую помощь.
До приезда специалистов нужно открыть окно, обеспечить приток свежего воздуха. Усадить пациента. Положение — полулежа. Голову рекомендуется повернуть в сторону, чтобы избежать захлебывания рвотными массами при потере сознания. Не позволять ему двигаться. Препараты давать нельзя, во избежание усугубления состояния. Больше сделать в рамках первой помощи ничего нельзя.
Классификация поражения
Типизация проводится по группе критериев. По происхождению выделяют пять форм:
- Типичный ишемический инсульт. Возникает в результате атеросклеротического поражения.
- Лакунарный ишемический инсульт. Сопровождается образованием множества мелких очагов в разных отделах мозга. Как правило, не летален, вызывает неврологический дефицит в меньшей мере. Однако без лечения все так же опасен.
- Эмболический. Обычно обширный, потому как происходит закупорка артерии пузырьком газа. Реже тромбом.
- Идиопатическая форма. Происхождение установить не удается.
- Сопряженный с редкими факторами-провокаторами. Например, гематологическими патологиями, расслоением артерии и прочими.
Подобные подтипы ишемического инсульта позволяют точнее описать заболевание, оценить его тяжесть, спланировать тактику терапии и будущей реабилитации.
Есть более общий вариант этой классификации:
- Малый ишемический инсульт. Или очаговый. Сопровождается поражением сравнительно небольшой области нервных тканей. Дает специфическую клинику. Прогнозы относительно благоприятные.
- Обширный ишемический инсульт. Ассоциирован с массивным разрушением больших участков нервных тканей. Восстановление практически невозможно. Даже при выживании пациент становится глубоким инвалидом, влачит «овощное» существование.

Можно подразделить ишемический инсульт на левосторонний и правосторонний.
Когда вовлечена правая сторона, страдают в основном двигательные функции в разных проявлениях. Полное восстановление встречается примерно в 35-40% случаев. Не так часто. Ишемический инсульт правого полушария головного мозга представлен в основном поражением экстрапирамидной системы, височной доли, теменной области.
Если вовлечена левая сторона — нарушения имеют психоэмоциональный характер. Расстроено мышление. Прогнозы на восстановление лучше: порядка 65-70% случаев заканчиваются качественной компенсацией. Ишемический инсульт левого полушария головного мозга сопровождается нарушением работы лобной доли, также затылочной области. Реже прочих структур.
Классификация более чем условная. Потому как симптоматика может быть любой, независимо от стороны локализации очага.
Существуют общепринятые виды ишемического инсульта:
- Инсульт по ишемическому типу. Острое нарушение питания головного мозга без признаков деструкции сосудов.
- Геморрагический тип. Обычно намного опаснее. Поскольку происходит не только нарушение питания, но и разрыв сосуда, излияние крови в структуры мозга, образование гематомы.
Отличия ишемического и геморрагического видов инсульта
Какой инсульт опаснее ишемический или геморрагический?
Для ответа нужно охарактеризовать геморрагическую разновидность. Ключевых отличий несколько. Для геморрагической формы типичны таки признаки:
- нарушение анатомической целостности сосуда;
- излияния крови в пространство мозговых оболочек;
- отсюда формирование гематомы, создание масс-эффекта, компрессии нервных волокон, а значит усугубление общего состояния;
- также существует значительный риск гибели головного мозга, при формальной сохранности дыхания и сердечной деятельности;
- перспективы восстановления хуже в разы;
- почти невозможно излечение без дренирования, механического устранения гематомы путем операции.
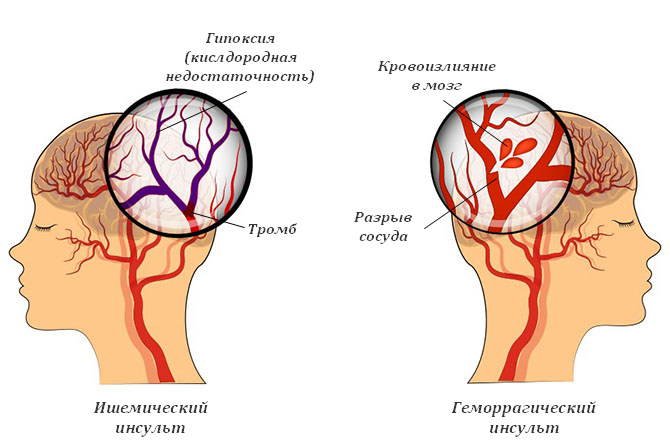
Отличия ишемического инсульта от геморрагического значительны. Можно сказать, что геморрагический тип хуже во всех отношениях, в медицинской практике он считается более опасным и тяжелым с позиции терапии.
Диагностика расстройства
Диагностика проводится в экстренном порядке. Времени на долгое обследование до стабилизации состояния нет. В начальной стадии проводится краткий опрос пациента, если он в сознании. Оцениваются жалобы на самочувствие. Обязательна проверка базовых рефлексов, в том числе двигательных, болевой чувствительности, реакции зрачка на свет.
Измеряется артериальное давление, частота сердечных сокращений, дыхательных движений. Чтобы получить представление о сохранности базовых функций организма и центральной нервной системы. Далее начинаются мероприятия по стабилизации состояния. Чаще всего обнаружить инсульт или, по крайней мере, заподозрить его можно рутинными методами. Признаки диагноза в целом типичны, потому для опытного специалиста вопрос сути нарушения у вновь поступившего человека почти не стоит.
По окончании базовых лечебных мероприятий проводится расширенная диагностика.
- МРТ головного мозга. Показывает локализацию очага и степень органических, структурных изменений. Основная методика в деле обследования.
- Электроэнцефалография. Показывает электрическую активность отдельных участков, областей. Применяется наиболее активно сразу после перенесенного состояния. Может стать хорошим способом динамического контроля восстановления функциональных возможностей ЦНС.
- Допплерография сосудов головного мозга. Дуплексное сканирование. Дает широкое представление о качестве и скорости кровотока в церебральных тканях. Возможна оценка кровотока в позвоночных и сонных артериях.
- По необходимости проводится электрокардиография и ЭХО-КГ. В рамках выявления патологий сердца и крупных сосудов: аорты, легочной артерии.
- Возможно проведение общего исследования крови. Также биохимии венозной крови с расширенной картиной по веществам липидного профиля. Это метод диагностики атеросклероза.
- Возможно суточное мониторирование по Холтеру. В течение 24 часов изменяется артериальное давление и частота сердечных сокращений.
Исходя из объективных показателей врачи-неврологи, кардиологи планируют дальнейшую терапию. Дифференциальная диагностика проводится с несколькими состояниями.
С геморрагической формой. Ответ на вопрос дает МРТ церебральных тканей. В спорных случаях возможно проведение люмбальной пункции. В спинномозговой жидкости обнаруживается кровь. Это маркер геморрагии.
С транзиторной ишемической атакой. Преходящее нарушение кровообращения дает те же симптомы, что и инсульт, однако органических изменений по МРТ нет, как нет и прочих признаков поражения. Более того, спустя несколько часов, максимум сутки пациент возвращается в нормальное состояние. Транзиторная атака также называется микроинсультом, это предвестник полноценного инсульта.
С травмами головного мозга, кровоизлияниями. Вопрос также решается по результатам томографии.
Чем и как лечить ишемический инсульт: терапия и реабилитация

Лечение ишемического инсульта проводится в условиях стационара. Мероприятия медикаментозные на ранних стадиях. Используются лекарства нескольких групп.
- Мочегонные. Диуретики нужны, чтобы предотвратить отек головного мозга, устранить избыточную нагрузку на сердце, стабилизировать насосную функцию миокарда. Хорошо подходят петлевые мочегонные: Фуросемид, Торасемид.
- Цереброваскулярные. Восстанавливают нормальный кровоток в ЦНС. Пирацетам, Актовегин. Актовегин к тому же снижает потребность нервных волокон в кислороде. Применяются на длительной основе. В том числе после выхода из больницы.
- Ноотропы. Ускоряют обменные процессы в ЦНС, повышают скорость регенерации. Глицин, Фенибут.
- Антиагреганты. В ранний период. Чтобы предотвратить сгущение крови. Образование тромбов и рецидив. Средства на основе ацетилсалициловой кислоты (Аспикор, Тромбо-асс, Аспирин), также более современные и безопасные аналоги без аспирина: Клопидогрел, Пентоксифиллин, Тиклопидин.
- В сложных ситуациях назначают антикоагулянты. Они более мощные, эффект примерно тот же. Это гепарины в разных вариациях.
- В случае развития тромбоза, проводится тромболизис препаратами вроде Урокиназы, Стрептокиназы.
- Применяются ангиопротекторы. Анавенол, Аскорутин. Они укрепляют сосудистые стенки, предотвращают рецидив ишемического инсульта. Нормализуют эластичность артерий.
- Витаминно-минеральные комплексы. Питают ткани. Оздоравливают ЦНС и сердце. Аскорутин, Аевит, Аспаркам, Магне B6 и прочие.
- В рамках купирования болевого синдрома используются анальгетики. Часто требуется применение опиоидных обезболивающих в умеренных дозах.
- Возможно применение седативных на основе растительных компонентов. Но чаще классических транквилизаторов: Диазепама и прочих.
В первые дни, в ранний восстановительный период требуется пассивная ЛФК: сгибание, разгибание ног помощником, переворачивание с одного бока на другой. Это предотвращает застой крови и образование пролежней. Реабилитация проводится по мере восстановления. Как только человек приходит в себя начинаются мероприятия по коррекции дефицита. Человека учат заново говорить, ходить, если это необходимо. Программа прорабатывается индивидуально. После выписки выдается направление в реабилитационный центр.
Реабилитация после ишемического инсульта наиболее эффективна в первый год. Чуть менее действенна спустя еще год. После двух лет восстановление уже невозможно. Потому терять время нельзя.
Обязательное условие после выписки — изменение образа жизни. Отказ от курения, спиртного, напитков на основе кофеина. Также диета с низким содержанием жиров. Ограничение соли до 6-7 граммов в сутки. Показана минимальная физическая активность. Подойдут пешие прогулки по часу в день. Коррекция образа жизни — это еще и вторичная профилактика, превенция возможного рецидива ишемического инсульта.
Прогнозы на жизнь и восстановление
Прогноз зависит от массы факторов:
- возраста больного (прогноз у пожилых хуже, чем у молодых по причине угасания компенсаторных механизмов);
- пол (мужчины переносят заболевание легче независимо от возраста);
- семейной истории;
- общего состояния здоровья;
- локализации нарушения;
- обширности деструкции церебральных тканей;
- момента начала лечения, его качества.
Также некоторых прочих моментов. Осложнения ишемического инсульта, такие как тяжелая инвалидность или гибель обнаруживаются нередко. Полное излечение встречается всего в 1-3% случаев. В большинстве же случаев, даже самых благоприятных, не миновать хотя бы минимального неврологического дефицита. Однако в таких ситуациях он практически не дает о себе знать и не сказывается на качестве жизни.