Гиперкинезы — группа смешанных психомоторных расстройств, при которых наблюдается череда непроизвольных движений. Пациенты не контролируют такую двигательную активность, со стороны она выглядит насильственной. У страдающих тяжелыми психическими расстройствами с отсутствием критики к состоянию, синдром воспринимается как принуждение извне (составная часть психического автоматизма, синдрома Кандинского-Клерамбо).
Гиперкинез — это состояние, а не самостоятельное заболевание. Синдром в структуре некоторых патологий нервной системы, психических нарушений и т. д. Встречаются и физиологические варианты, преходящие варианты нарушения. Распространенность отклонения высокая. У взрослых гиперкинез встречается в 15% случаев, если брать за основу все население планеты. В детском возрасте частота еще выше, почти 20%. Но дискомфорта люди практически не испытывают, потому как течение вялое.
Типичной разновидностью является нервный тик, непроизвольное подергивание мышц века или лица. Однако это один из множества типов, весь перечень тиками не исчерпывается.

Причины кроются в нарушении работы центральной нервной системы на экстрапирамидном участке, также периферической нервной системы. Провокаторами могут быть опухоли, структурные нарушения на фоне инфекционно-воспалительного поражения, также врожденные аномалии. Непосредственный виновник — ацетилхолин, который способствует проведению нервных импульсов. При его избытке скорость перемещения импульса намного выше, возникает избыточное возбуждение в коре головного мозга.
Клиника зависит от типа гиперкинеза. Даже в рамках одного вида возможны вариации.
Лечение в основном консервативное, в критических ситуациях, когда шансов помочь медикаментозным путем нет, назначается операция.
Причины
Чаще всего врачи имеют дело со вторичными причинами, когда провокатор — это заболевание или временное поражение нервной системы, которое можно выявить инструментальными или лабораторными методами. То есть нарушение обуславливается сторонним, другим патологическим процессом.
- Поражение организма токсическим веществом или группой таковых
Например, солями или парами металлов, ядами насекомых, животных. В таком случае отклонение прогрессирует по мере активизации отравляющего компонента, его естественного метаболизма в теле человека. При своевременной терапии все сходит на нет, не оставляя следов. Если же мозг поврежден, вероятна хронизация, хотя и не всегда.
- Хронический алкоголизм
Спиртное повышает вероятность развития гиперкинеза, особенно в высоких дозировках. Чрезвычайно опасна передозировка этанолом, она приводит к деструкции нервных тканей. Насколько быстро человек дойдет до критической черты — вопрос индивидуальной переносимости спиртного, количества принимаемого алкоголя.
- Отравление угарным газом
В быту пациенты с ним почти не встречаются. Лица, находящиеся в горящем помещении, могут пострадать даже при непродолжительном вдыхании вещества. В рамках профессионального риска, пожарные также часто встречаются с токсическим поражением центральной нервной системы, как и работники некоторых предприятий. Восстановительные мероприятия начинаются сразу после выявления поражения. Лица, имеющие дело с профессиональной вредностью, проходят профилактические осмотры раз в несколько месяцев, при развитии нарушений, особенно необратимых, признаются профессионально непригодными.
- Дисциркуляторная энцефалопатия
Хроническое нарушение мозгового кровообращения. Приводит к активизации компенсаторных механизмов в церебральных структурах. Итогом оказывается чрезмерное возбуждение в коре головного мозга, которое отзывается эпизодическими или регулярными гиперкинезами. Возможна смена одного типа на другой в рамках непродолжительного периода времени.
- Ишемический инсульт
Острое нарушение мозгового кровообращения с отмиранием нервных тканей. При этом отсутствует нарушение целостности сосудов, кровоизлияний нет. В острый период гиперкинезы обычно отсутствуют, после стабилизации состояния наступает усугубление состояния, нарастает клиника неврологического дефицита. При поражении экстрапирамидной системы, затылочной области головного мозга, риски гиперкинезов выше в разы. Хотя поражение иных участков не исключает такого симптома.
- Воспалительно-инфекционные заболевания головного мозга
Менингит, энцефалит и прочие. Вызывают хаотизацию работы нервных волокон, что и проявляется гиперкинезами, избыточным напряжением мускулатуры. На ранних этапах становления тот же эффект наблюдается при столбняке.
- Опухоли головного мозга
Доброкачественные и злокачественные. О доброкачественности говорить можно весьма условно: объемы черепной коробки ограничены, продолженный, тем более стремительный рост быстро приведет к компрессии мозга, развитию неврологического дефицита. То же касается и злокачественных новообразований. Различие в перспективах излечения. Гиперкинез вызывается сдавливанием и нарушением нормального кровообращения ЦНС, по мере прогрессирования расстройства отклонение становится постоянным.
- Черепно-мозговые травмы
Закрытые или открытые. При формировании гематомы состояние становится еще тяжелее. После проведенного лечения состояние стабилизируется. Если пациенту повезло, то рецидивов не будет. Удается справиться с отклонением полностью. Обычно хирургическим путем.
- Болезнь Паркинсона
Предполагает нарушение работы экстрапирамидной системы, вызывает ригидность мышц, гипертонус и одновременно слабость, тремор, прочие признаки. При Паркинсоне гиперкинезы регулярные, изолированно не купируются. Требуется комплексная терапия основного заболевания. Встречается отклонение при ДЦП, примерно в 20% всех зафиксированных случаев.
- Применение некоторых лекарственных средств
Нейролептиков, особенно типичных (Галоперидол, Аминазин), антидепрессантов, средств-транквилизаторов и некоторых других. При необходимости во время лечения таковыми назначают корректоры, чтобы снизить интенсивность токсического влияния на экстрапирамидную систему. Ее поражение и становится причиной симптоматики.
- Расстройства со стороны опорно-двигательного аппарата
Грыжи на уровне шейного отдела позвоночника, остеохондроз, кривошея, нестабильность позвоночного столба, гипертонус мускулатуры и прочие состояния.
- Заболевание эндокринной системы
Особенно часто — поражения гипофиза, гипоталамуса, щитовидной железы. После стабилизации гормонального фона есть все шансы избавиться от проблемы.
В отличие от вторичных форм гиперкинеза, первичные не предполагают выявления конкретной причины. Врачи на протяжении месяцев проводят диагностику без результатов. При исключении всех органических причин, также если психосоматика отсутствует, выставляется диагноз идиопатического гиперкинеза (неизвестного происхождения). В таком случае лечение симптоматическое, направленное на купирование внешних признаков.
В отдельную группу выделяют психогенные причины патологического процесса. Встречаются крайне редко. Наблюдаются у пациентов с обострением или манифестацией шизофрении, биполярно-аффективного расстройства (также известен как маниакально-депрессивный психоз), некоторыми видами невроза, также депрессивными состояниями с психотической симптоматикой, галлюцинациями и бредом.
Обычно же развитие подобных синдромов у имеющих психиатрический диагноз — результат применения нейролептиков. Антипсихотические препараты негативно влияют на состояния экстрапирамидных структур, для снятия таких проявлений назначают корректоры, противопаркинсонические препараты: Циклодол, Безак и прочие.
Возможны и физиологические причины. У здоровых людей непроизвольные движения, моторная активность вызываются чрезмерным возбуждением нервной системы. На фоне стресса, курения, потребления спиртного, наркотического опьянения, недосыпания. Такие состояние не требуют специализированного лечения, проходят сами по мере устранения провокатора.
Такое обилие причины вызывает сложности в ранней диагностике и выявлении основного провоцирующего фактора. Возможны комплексные факторы становления, которые трудно разграничить.
Классификация гиперкинеза
Какие виды существуют и как они проявляются? Основной способ подразделения патологического процесса — использование основной формы с типичным комплексом черт в качестве критерия. Выделяют такие разновидности.
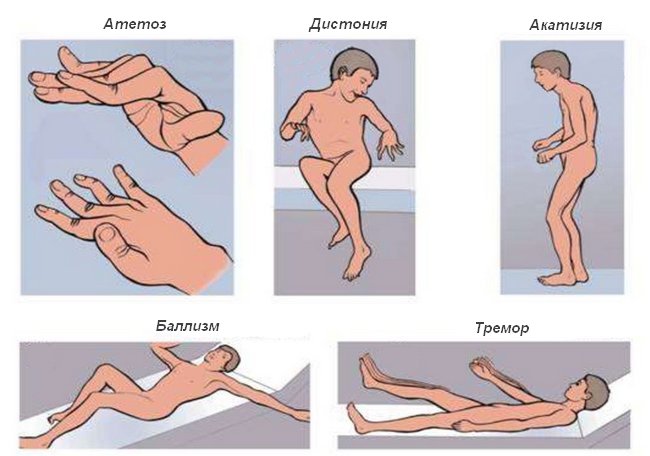
- Тик
Нервные тики встречаются чаще всего. В структуре гиперкинеза на их долю приходится до 70% всех ситуаций. В том числе у здоровых людей. Для тика типично длительное течение. Порой даже люди без явных патологий страдают подобной формой до нескольких месяцев. Возможны обострения. Характер движений — низкоамплитудный, слабые подергивания мускулатуры тканей. Обычно страдают веки, лицевая область, уголки рта, голова, плечевой пояс. Пациенты частично в силах контролировать и подавлять расстройство. Тикозный гиперкинез не представляет опасности для здоровья или жизни.
- Тремор
Типичное проявление множества болезней: от сердечно-сосудистых до эндокринных и неврологических. Характеризуется непроизвольным быстрым дрожанием пальцев рук, конечностей, головы. Часто встречается при болезни Паркинсона, не контролируется больным. Сохраняется в состоянии покоя, не зависит от физической активности. Сложной с точки зрения происхождения является тремознобоподобный гиперкинез, он становится результатом параллельного поражения центральной и периферической нервных систем. Как и следует из названия, типичный признак этого отклонения — ощущение неудержимой дрожи. В том числе внутренней, как при попытках тела согреться.
- Миоклония
Встречается название миоклонических судорог. В отличие от генерализованных тонико-клонических форм, сопровождаются легкими резкими ритмичными сокращениями скелетной мускулатуры. Они безболезненны и не вызывают физического дискомфорта, хотя длительно текущая миоклония вызывает психологические ощущения, заставляет пациента искать выход из положения. Синдром входит в структуру эпилепсии, в таком случае говорят о ее миоклонической форме. Существует и множество других причин. Форма встречается и у здоровых лиц после нервно-психического напряжения, при течении неврозов. Миоклонический гиперкинез — один из наиболее сложных в плане диагностики. Потому как в его становлении участвует группа областей головного мозга, также сказывается масса возможных причин.
- Баллизм
Сравнительно редкая разновидность. Сопровождается резкими порывистыми движениями большой, размашистой амплитуды в области бедер или плеч. Возникают внезапно, могут стать причиной падения или получения травмы. В 70% случаев имеет односторонний характер. Возникает по причине органических или наследственных поражений головного мозга. Основные причины — опухоль, перенесенная инфекция.
- Хорея
Переносится пациентами тяжело, исключает нормальную моторную активность. Типичная черта — множественные, неконтролированные, беспорядочные движения конечностей и всего тела, напоминающие вычурный танец. Хореический гиперкинез возникает при поражении базальных ядер. В основном состояние возникает как итог тяжелой черепно-мозговой травмы либо инфекции церебральных структур. Реже провокаторами выступают опухоли. Передозировка медикаментами также может стать причиной.
- Дистония
При ней развивается болезненный мышечный спазм, вызывающий непроизвольные движения конечностей. Руки поражаются чаще ног. Отличительный признак — продолжительность эпизода. Без специфической терапии нарушение продолжается несколько часов, доставляя сильный дискомфорт. Подобные насильственные движения больше характерны для детей и больных, постоянно принимающих нейролептики в высоких дозировках без корректора. При заболеваниях развитие также возможно, но намного реже. Дистонический гиперкинез также сложен в плане диагностики, как и миоклонический. Частным случаем выступает ормандибулярная дистония, при которой целью гиперкинеза становится жевательная мускулатура. Пациент произносит непроизвольные звуки, реализует жевательные движения без собственного желания.
- Атетоз
Представляет собой нечто среднее между дистонией и хореей, объединяет черты обоих патологических явлений. С одной стороны, это вовлечение сразу нескольких конечностей или всего тела, с другой — медленные плавные движения спазмического происхождения, высокая продолжительность и дискомфорт. Атетоидный гиперкинез почти не встречается у подростков. Основной контингент — дети и лица от 25 лет и старше.
- Торсионный вид
Сопровождается резким непроизвольным сокращением скелетной мускулатуры. Человек принимает скрученную позу и остается в ней на несколько минут. Эпизоды могут быть множественными. Повторяются несколько раз на протяжении короткого промежутка времени. Обычно является результатом отягощенной наследственности. В остальных немногочисленных случаях имеет вторичное происхождение.
- Блефаро- и гемиспазм лица
Первый характеризуется плотным смыканием век в результате спазма окружающей мускулатуры. Второй охватывает половину лица и сопровождается болезненными ощущениями. Оба вида вторичны, обусловлены наследственными синдромами или офтальмологическими диагнозами. Реже имеет место поражение тройничного нерва.
- Акатизия
Частая разновидность. Встречается у пациентов, постоянно принимающие нейролептики. Особенно типичные, тяжелые, плохо переносимые. Расстройство выступает тяжелым, но почти неминуемым побочным эффектом. Нарушением тем сильнее, чем больше дозировка препаратов.
Другое название синдрома — неусидчивость. Человек испытывает внутреннее сильное беспокойство, непреодолимую потребность двигаться. Больные ходят взад-вперед, качаются, двигают ногами, чтобы хоть как-то снизить интенсивность проявления. Причина в чрезмерном возбуждении экстрапирамидной системы. Вместе с тем, препараты названного типа вызывают токсическое поражение этого участка, потому чаще имеют место смешанные гиперкинезы. Например, дистония в комплексе с акатизией.
Встречается подобное расстройство и при приеме некоторых современных нейролептиков. Например, Арипризол и его аналоги вызывают нарушение наиболее часто, это основной побочный эффект препарата. Некоторые антидепрессанты способны на тот же негативный эффект, потому как нарушается нормальная концентрация серотонина, он также участвует в передаче нервного импульса и формировании адекватного возбуждения в ЦНС.
Классификация может основываться на иных критериях:
- По основанию момента возникновения выделяют детскую форму (гиперкинезы у детей до года, с года до пяти, с пяти до двенадцати), ювенальный тип, приходящийся на половое созревание, взрослую разновидность. Все три встречаются примерно одинаково часто.
- По критерию происхождения называют первичные идиопатические, вторичные, также индуцированные виды. Индуцированные гиперкинезы вызываются травмами или применением лекарственных средств.
- Можно выделить процесс по локализации. Тогда говорят про гиперкинез языка, гиперкинезы лица (лицевые гиперкинезы возникают преимущественно как тики), конечностей, внутренних органов (гиперкинез желудка и прочие).
- По локализации очага чрезмерного нервного возбуждения: подкорковый гиперкинез и корковый его вариант. Обнаружить расположение такой области можно посредством электроэнцефалографии, еще лучше в острый период.
Основные виды гиперкинезов выделяются по сочетанию клинической картины, происхождению патологического процесса. В рамках практической медицины используется сразу несколько критериев. Это позволяет формализовать синдром и более точно описать его в документации.
Разделения названных синдромов на стадии не практикуется, потому, как течение нарушения постоянно меняется, даже в пределах непродолжительного эпизода возможна трансформация, спонтанный регресс или усугубление. Потому понятие стадия гиперкинеза в практике не используется.
Обобщенная клиническая картина
Какие симптомы присутствуют при всех формах гиперкинеза? Во всех без исключения случаях человек испытывает группу проявлений.
Основным проявлением гиперкинеза является повышенная моторная активность. Она обладает несколькими свойствами, что и позволяет диагностировать гиперкинез. Непроизвольность — происходят помимо сознательного желания, воли субъекта, непредсказуемость — в любой момент, часто без очевидного провокатора на текущий момент, невозможность контролировать процесс. Что ставит пациента в беззащитное положение.
По причине развития непроизвольных движений, особенно, если это тяжелая разновидность синдрома, развивается повышенная тревожность. Неуверенность в собственных силах. Возможно присоединение фобий, боязни повторения эпизода моторной активности. Возможно замыкание в себе, склонность к изоляции.
В некоторых случаях — поведенческие проблемы. Раздражительность, апатичность, избегание социальных контактов и установления новых связей.
Все это — части одного целого.
Гиперкинезы нужно отличать от родственных с ними и схожих по клинической картине нарушений. Например, синкинезий.
Синкинезии и гиперкинезы – в чем отличие?
И в том и в другом случае возникают непроизвольные насильственные движения, доставляющие дискомфорт. Но при синкинезиях они присоединяются к нормальным движениям. Например, поднятие руки сопровождается непроизвольным усилением амплитуды, то же с поворотом головы. Гиперкинез развивается и в состоянии покоя. К тому же синкинезия существует гораздо меньше времени. Иной же процесс может продолжаться неопределенно долгое время, постоянно повторяться.
По этим критериям отграничивают состояния. В остальном же симптомы почти идентичны. Способы терапии тоже не имеют принципиальных отличий.
Диагностика патологического состояния
Выявление патологического процесса ложится на плечи неврологов. Не всегда неврология позволяет ответить на вопрос происхождения нарушения и путей его устранения в одиночку. Возможно, потребуется помощь психотерапевта или психиатра, если есть основания подозревать психогенный характер расстройства. Задач диагностики целый ряд.
Констатировать сам факт гиперкинеза. Возможно, речь идет не о нем, а о синкинезии. В рамках первичной консультации проводится несколько мероприятий:
- Устный опрос на предмет жалоб. Уже на основании собранного симптоматического комплекса можно сделать точные выводы.
- Сбор анамнеза. Образ жизни, наследственный фактор, семейная история болезней, перенесенные патологии и текущие диагнозы, характер профессиональной активности, вредные привычки. Параллельно оцениваются базовые свойства: возраст, пол, общее состояние здоровья. Подробный анамнез позволяет оценить вероятное происхождение поражения. Без понимания этиологии не может быть полноценного лечения.
- Для верификации собственной догадки показана проверка базовых рефлексов. Рутинное неврологическое обследование. В то же время, этого не всегда достаточно. Спровоцировать гиперкинез получается не всегда. Потому возможно помещение страдающего в неврологическое отделение стационара для динамического наблюдения.
Вторая задача комплексная — подтверждение диагноза и выявление его происхождения. То есть уточнение характера патологии.
- Электроэнцефалография. ЭЭГ позволяет увидеть электрическую активность мозга. Определить конкретную локализацию аномально сильной работы. С большой вероятностью именно это участок — виновник симптома. Возможно неоднократное повторение исследования.
- МРТ церебральных структур. Позволяет выявить органические поражения. Опухоли, рассеянный склероз, инфекционные процессы и прочие. При необходимости внутривенно вводится контрастирующий препарат на основе гадолиния, чтобы усилить изображение и акцентировать внимание на измененных участках.
- Исследование цереброспинальной жидкости. При подозрениях на все тот же инфекционный процесс.
- УЗДГ сосудов головного мозга и шеи. Также дуплексное сканирование. Проводится с целью оценить скорость и качество кровотока в центральной нервной системе. Все нарушения — основание для более тщательного обследования.
- КТ головного мозга. По показаниям. Обычно дает куда меньше информации по сравнению с МРТ.
- Нейромиография. Не всегда мышечные движения — это гиперкинез. Исследование мускулатуры, проводимости и сократимости мышц позволяет точно определить, что стало причиной моторной активности. Методика относится к обязательным.
- Биохимический анализ крови. Дает возможность выявить токсическое поражение, предполагаемое в качестве виновника расстройства.
По необходимости назначается консультация врача-генетика.
Диагностика проводится в амбулаторных условиях во время ремиссии основного диагноза-провокатора или же в стационаре, если состояние тяжелое.

Третья задача — отграничить одни диагнозы от других. В стандартных случаях помогут названные выше методики. Но если органических моментов не найдено, имеет смысл проверить пациента по части психопатологии. Это уже задача психотерапевта или психиатра, также привлекается клинический психолог. Основная методика — беседа, также предлагается пройти группу специализированных личностных тестов и тестов на уровень интеллекта разного типа.
По итогам удается определить характерные особенности личности, степень их изменения, разорванность мышления или отсутствие таковой. Лабораторные тесты на определение уровня нейромедиаторов также назначаются, оценка их уровней может сыграть ключевую роль.
Диагностика может потребовать не одну неделю и даже не один месяц мероприятий. В том числе по усмотрению врача исследования повторяются несколько раз. Выставление точного диагноза и полное описание состояния — не всегда процесс быстрый и однозначный. Задача больного или его родственников — тщательно отслеживать все изменения самочувствия.
Способы терапии
Лечение гиперкинезов предполагает применение консервативных методик. В основном предполагается назначение медикаментов нескольких фармацевтических групп.
- Вальпроаты. Средства, которые обычно показаны при эпилепсии для предотвращения припадков. Эффективны против тиков и миоклонии, также одностороннего лицевого спазма, баллизма. Депакин и прочие наименования.
- Холинолитики. Влияют на концентрацию ацетилхолина, который ответственен за избыточное возбуждение в центральной нервной системе. Скополамин и прочие. Опасны при бесконтрольном применении. Только с назначения специалиста. Помогают против большей части гиперкинезов, описанных выше.
- Противоэпилептические. Клоназепам и его аналоги. Расслабляют мускулатуру, снижают ее тонус. Позволяют прервать острый приступ или же предотвратить рецидив чрезмерной двигательной активности.
- Ботулотоксин в инъекциях. Вводится местно для снижения проводимости и сократительной способности мускулатуры.
- Противопаркинсонические средства. Левдопа и аналоги. Используются для снижения активности экстрапирамидной системы, нормализации процесса передачи нервного импульса.
В некоторых случаях, если причиной выступает чрезмерная концентрация дофамина, назначаются мощные типичные нейролептики вроде Галоперидола.
Нужно иметь в виду, что чувствительность к препаратам индивидуальна, потому для лечения одного и того же вида гиперкинеза потребуются разные группы средств и наименования. Подбор лучше проводить в стационарных условиях.
При эффективности проводимого лечения назначается физиолечение, массаж, санаторно-курортные мероприятия, ЛФК по возможности, чтобы восстановить произвольную двигательную активность и избежать атрофии мускулатуры на фоне постоянного спазма и застоя крови. Комплекс упражнений лучше разрабатывать индивидуально или «подгонять» уже существующий под потребности организма. Это задача врача лечебной физкультуры.
Резистентность, сопротивляемость лечения почти в 100% случаев требует хирургической коррекции. Но сфера применения радикальных мер крайне ограничена. Могут применяться паллидотомия (стереотаксическая малоинвазивная операция на головном мозге, направлена на резекцию части нервных волокон в специальной зоне), декомпрессия лицевого нерва.
Есть и новые, еще недостаточно испытанные методики. Например, искусственная электрическая стимуляция таламуса, подкорковых структур. Как лечить гиперкинезы остается на усмотрение невролога, исходя из происхождения, характера и тяжести процесса.
Прогноз

Прогноз для жизни в большинстве случаев благоприятный. Гиперкинезы не несут угрозы, не считая некоторых типов, особенно длительно текущих. Прогноз сохранения трудоспособности зависит от интенсивности проявления. Выраженные гиперкинезы по типу хореи, дистонии и прочих исключают возможность реализации трудовой функции. Возможна утрата способности обслуживать себя в быту, инвалидизация в тяжелых случаях.
Социальная активность также снижается по причине неуверенности в себе, странного, по мнению людей поведения. Это выраженный фактор дезориентации и склонности к изоляции, что негативно сказывается на психологическом состоянии.
В основном же динамику процесса нужно оценивать по характеру течения основного диагноза. Исходя из него же и строить предположения, прогнозировать. Идиопатические формы исследуются по внешним проявлениям, частоте приступов, склонности к усложнению по мере развития каждого нового эпизода.
Профилактика нарушения
Клинические рекомендации в плане профилактики не разработаны. Вопрос остается дискуссионным. Потому как многие формы патологического процесса не поддаются превенции. Например, наследственные. Однако некоторые рекомендации существуют:
- Избегание стрессов.
- Отказ от чрезмерной физической активности.
- Внимательное отношение к собственному телу, избегание опасных ситуаций, которые могут спровоцировать травму головы. Не всегда это возможно.
- Полноценный сон.
- Своевременное лечение инфекционных патологий любой локализации. Чтобы снизить риск осложнений со стороны головного мозга. Менингита или энцефалита.
- Корректное применение медикаментов, по утвержденной врачом схеме. Все нарушения самочувствия — основание для повторной консультации со специалистом для возможного пересмотра курса.
- Своевременное обращение к врачу для профилактического осмотра. Как минимум, потребуется терапевт. Лучше идти напрямую к неврологу.
- Избегание вредных условий труда, воздействия токсических веществ на организм, радиации, экологических негативных факторов. Соблюдение техники безопасности на рабочем месте.