Мигрень — хроническое заболевание неврологического профиля с рецидивирующим течением. Эпизоды обострения развиваются с разной частотой. Приступы могут присутствовать с частотой раз в год или раз в неделю, встречаются более агрессивные варианты патологического процесса. Все зависит от формы мигрени, индивидуальных особенностей организма, влияния провоцирующих факторов.
Точный механизм развития мигрени не известен врачам. Есть группа теорий. Однако примечателен факт, что органических, структурных изменений нет ни в головном мозге, ни в центральной нервной системе вообще, что делает заболевание идиопатическим. С неизвестными причинами развития.
Согласно статистическим оценкам, распространенность мигрени варьируется от 10 до 40% по некоторым странам и регионам планеты. В основном отклонение встречается у пациентов в молодые годы. Манифестация приходится на возраст до 20 лет (диапазон от 15 до 20 лет). Второй пик находится в период 30-38 лет. Далее вероятность развития расстройства стремительно снижается. В основном болеют женщины. Соотношение женщин и мужчин 2-3:1. Есть детские формы, которые развиваются до 10 лет. В такой ситуации эпидемиологические данные одинаковы у девочек и мальчиков.

Мигрень крайне мучительно переносится пациентами, снижает качество жизни, может провоцировать фобии. Грамотная и своевременная диагностика позволяет обнаружить болезнь сразу, назначить лечение и предотвратить рецидивы болевых приступов. Однако задача непростая. Вопрос решается под контролем врача-невролога.
Причины развития мигрени
Почему развивается мигрень, врачи доподлинно не знают. Есть группа предположений относительно происхождения. Как предполагают медики, в основе патогенеза лежит нарушение иннервации. Наблюдается дисфункция тройничного нерва, избыточное его возбуждение и, как итог, симптоматическое сужение сосудов головного мозга. Есть и другие теории, которые основываются на противоречащих постулатах. Названная считается основной, врачи придерживаются именно ее. В любом случае, непосредственная причина интенсивной односторонней головной боли заключается в спазме и стенозе артерий головного мозга.
При мигрени сосуды расширяются или сужаются?
Во всех случаях артерии сужаются, наступает стеноз. Отсюда выраженные болевые ощущения и очаговая неврологическая симптоматика.
Причины и факторы развития патологического процесса множественны:
- Перенесенные в прошлом травмы головы
В том числе и застарелые, даже если прошло много лет. Согласно исследованиям, закрытые черепно-мозговые травмы, особенно сотрясение мозга, повышают вероятность мигрени почти втрое. Случится или нет манифестация заболевания — вопрос влияния негативных факторов и случая.
- Пиковые гормональные состояния
У женщин спровоцировать начало расстройства или обострение, очередной приступ могут менструальный цикл, беременность. Наиболее часто. Нередко изменение обнаруживается в пубертатный период (половое созревание), при переходе в климакс (андропауза у мужчин, менопаузы у женщин). Коррекция гормонального фона считается основой лечения в такой ситуации.
- Применение некоторых лекарственных средств
Хроническая мигрень развивается на фоне приема оральных контрацептивов, психотропных медикаментов (антидепрессантов, нейролептиков, также транквилизаторов), противовоспалительных нестероидного происхождения, глюкокортикоидов. Особенно при бесконтрольном использовании лекарств. Развитие мигрени — основание для пересмотра терапевтического курса или отказа от препаратов по необходимости. У женщин причиной опять же оказывается нарушение гормонального фона. У мужчин подобные причины выступают основой патогенеза реже, ввиду большей устойчивости фона специфических веществ-андрогенов.
- Нарушение устоявшегося ритма, режима сна и бодрствования
Провокатором эпизода может стать начало работы после отпуска или же, напротив, окончание трудового периода. Это ответ на изменение характера психоэмоциональной активности.
Часто причина лежит в неправильном образе жизни. До определенного периода признаки могут быть незаметны, потому как организм справляется с отклонением. Компенсирует изменения. Среди непосредственных причин:
- Курение. Табачная продукция содержит много вредных веществ: кадмиевые соединения, метан, никотин и прочие. В системе они провоцируют сужение сосудов головного мозга. В том числе эпизодическое, что и вызывает очередное обострение. Индивидуальная сопротивляемость никотину и прочим компонентам может сыграть и на руку пациенту. Во многих случаях отрицательное влияние компенсируется организмом, и пациент не подозревает о склонности к мигрени.
- Физические перегрузки. Согласно рекомендациям спортивных врачей и тренеров, нагрузку нужно повышать постепенно. При резком переходе на неадекватно высокие нагрузки, возникает «отдача». Организм не способен мобилизовать ресурсы организма. Происходит спазм сосудов. В первую очередь страдают сердце и головной мозг. Это чревато не только мигренью, но и куда более опасными явлениями: вплоть до инфаркта и инсульта.
- Смена климатического пояса. Также пересечение часовых поясов. Особенно у людей со слабой и недостаточно адаптивной нервной системой. С течением времени, особенно, если пациент часто находится в разъездах, тело привыкает, и вероятность рецидива снижается.
- Окончание стрессовой ситуации. До определенного момента организм находится на пике собственных возможностей. Мобилизация ресурсов тела позволяет справиться с поставленной задачей, выдержать необходимую нагрузку. Однако, по окончании провоцирующей ситуации, наблюдается «отдача». Какая именно — зависит от склонностей человека. Стенокардия, мигрень в качестве основных последствий.
- Сиюминутные стрессы. Тот же эффект наблюдается на фоне хронического, постоянного стресса. Причиной выступает выработка избыточного количества кортизола, адреналина, норадреналина, гормонов коры надпочечников. Психосоматика имеет и физическую плоскость, которая связана с выработкой гормонов.
- Неадекватное количество сна. Обычно недостаток такового. Непостоянство циркадных ритмов. Более 10 часов спать также не рекомендуется.
От чего бывает мигрень, кроме того?
Сказывается непостоянство питания. Неадекватная диета провоцирует нарушения электролитического баланса. Объективно это проявляется спазмом артерий головного мозга, ростом артериального давления. При сочетанном патологическом процессе, определить, где начинается мигрень, а где гипертензия и прочие отклонения, протекающие с головной болью — сложно. Нужна дифференциальная диагностика. Лучше в условиях неврологического стационара. Есть и продукты, провоцирующие мигрень. Среди таковых — шоколад, сахар вообще, кофе, чай, напитки на основе кофеина, соль, специи, животный жир, консервы, острая пища. Ограничение потребления подобной пищи — одно из ключевых направлений профилактики.
Есть и так называемые триггерные факторы. Они на фундаментальном уровне не обуславливают мигрень как заболевание, но провоцируют приступ здесь и сейчас. Становятся спусковым механизмом эпизода:
- Резкие запахи. Духи, запах гари, интенсивные ароматы цветов и прочие. В том числе неприятные.
- Мерцающий или слишком яркий свет. Например, при нахождении в местах массовых мероприятий: в кино, цирке, клубе и прочих местах. Интенсивность приступа при влиянии зрительных раздражителей сравнительно выше.
- Чрезмерное звуковое влияние. Рискуют работники шумных предприятий, музыканты и прочие лица.
- Резкие перепады температуры окружающей среды. Перегрев или переохлаждение.
- Инфекционные заболевания, начало воспалительного процесса в организме.
Причины развития мигрени многочисленны. В некоторых случаях заболевание возникает как вторичное по отношению к прочим расстройствам. Например, риски патологии выше при вертебробазилярной недостаточности, остеохондрозе, грыжах позвоночника в шейном отделе, неврите тройничного нерва и прочих отклонениях.
Огромную роль играет генетическая предрасположенность. Наследственный фактор определяется, в основном, по женской линии. Если страдала мать, ребенок унаследует нарушение с вероятностью почти 80%. Что касается отца — риск всего 15-20%. Причем пол самого ребенка не важен.
Перечень широкий. Часто обнаруживается система причин. Выявления таковых и исключение влияния на человека — задача профилактики.
Формы и симптомы мигрени
Рассматривая формы и симптомы заболевания, можно говорить об обобщенной картине или клинике при конкретных типах нарушения. Если говорить об усредненном варианте…
Мигрень проходит несколько стадий развития:
Продромальный период
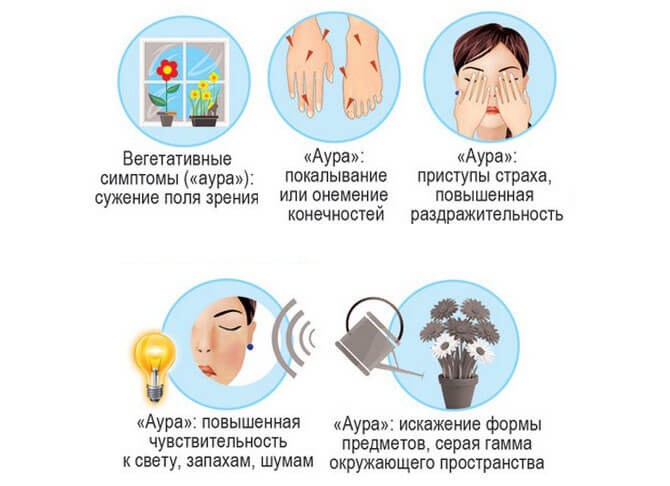
Предшествующая фаза. Обнаруживается за 2-4 часа до начала собственно приступа. Сопровождается неспецифическими неврогенными явлениями. Обнаруживаются нестабильность эмоционального фона (раздражительность, плаксивость, агрессивность, необоснованная радость, эйфория), боли в животе, понос, запор, непереносимость яркого света, запахов, звуков. Также возможны спазмы мускулатуры. Продромальная фаза присутствует примерно у половины пациентов. Причем очередной рецидив не обязательно будет сопровождаться продромальными явлениями даже у одного и того же пациента.
Фаза ауры
Мигрень с аурой встречается почти у 80% больных. Под аурой понимаются явления, предшествующие самой головной боли. В основном это проявления со стороны органов чувств. Наблюдается снижение остроты зрения, слуха, возможна транзиторная слепота, слабость, сонливость. Временные парезы, снижение чувствительности верхних конечностей, невозможность управлять собственным телом. Подобные симптомы мигрени длятся от 5 до 40 минут, порой больше. Известны случаи непрекращающегося течения на протяжении нескольких суток, но это редкость. У детей аура почти не встречается. Это особенность клиники в ранний период жизни.
Болевая фаза
Головная боль — основное проявление, визитная карточка мигрени.
Как болит голова при мигрени?
Стереотипные, классические случаи сопровождаются односторонним дискомфортом в височной, теменной областях. Боль отдает в глаз со стороны поражения. Характер ощущения — пульсирующий, стреляющий, распирающий, жгучий. Часто в одно и то же время. Мигрень с аурой и без ауры сопровождается болевыми ощущениями не всегда. Примерно в 30% ситуаций обнаруживается отсутствие боли. Это так называемая декапитированная (обезглавленная) форма нарушения. Встречаются ситуации с двусторонним болевым синдромом. Чаще всего, когда отсутствует аура. Продолжительность приступа составляет порядка 2-3 часов. В некоторых ситуациях продолжительность эпизода измеряется сутками. При течении нарушения более 72 часов говорят о мигренозном статусе. Это уже опасное явление. У детей продолжительность редко превышает 1 час.
В болевой фазе встречается еще группа симптомов. Повышенная раздражительность, агрессивность, непереносимость физических нагрузок, чувствительность к свету, звуковым раздражителям, апатичное состояние, тошнота и рвота. Встречается непереносимость касаний к коже головы, шеи. Это нетипичные проявления. У людей старше 55 лет прочие проявления почти не встречаются. Мигрень в целом склонна к спонтанному регрессу с годами. Чем старше пациент, тем меньше вероятность обострения.
Постдромальная фаза
Развивается после острого приступа головной боли. Сопровождается ощущением ватности тела, снижением продуктивности мышления, сонливостью и слабостью. Пациент не может нормально ориентироваться в пространстве. Сохраняется остаточный болевой синдром, хотя и слабый, едва заметный. Продолжительность — порядка 4-5 часов, бывает больше. Зависит от особенностей организма.
Сколько длится эпизод в общей сложности?
Классические случаи разрешаются за 4-5 часов. Бывает быстрее. В остальном же — вопрос имеет множество ответов. Не всегда острое состояние протекает по классической схеме. Может редуцироваться любая из описанных выше фаз. Клиника становится неполной. Что усложняет диагностику.
Потому более продуктивно с точки зрения диагностики и самостоятельного выявления проблемы рассматривать отдельные виды мигрени. Классификация опирается на комплексный критерий: локализация первичного очага и форма патологического процесса с превалирующей симптоматикой.
Предменструальная и менструальная мигрень
Встречается более чем у половины пациенток, склонных к рассматриваемому заболеванию. Наблюдается манифестация или же рецидив. Причина точно не известна. Согласно общепринятому мнению, фактор становления — резкое падение концентрации эстрогена в первые дни изменений в организме. Подобный тип развивается за 3 дня до или 3 днями позже окончания цикла. В рамках профилактики используется пластырь с эстрогеном. Пластырь от мигрени помогает не всегда. Требуется ситуативная терапия в системе с комплексной профилактикой. Имеет смысл проконсультироваться с неврологом для решения вопроса диагностики и лечения.
Симптомы выраженные, тяжелые. Однако эпизод чаще всего один за цикл.
Мигрень при беременности
При беременности обнаруживается большая часть клинических ситуаций у женщин. Манифестация приходится в основном на первый триместр. Однако риски сохраняются в течение всего периода вынашивания плода. Причина в снижении концентрации эстрогена и росте уровня прогестерона.

Для гестационной формы типично тяжелое, часто рецидивирующее течение отклонения. Сильная мигрень — основание для терапии. Самостоятельно разобраться в вопросе невозможно. Многие медикаменты, которые назначаются для лечения, неприменимы во время гестации.
По окончании беременности расстройство может уйти, а может остаться и время от времени давать знать о себе. Вопрос индивидуальный.
Клиническая картина типичная, характерная для классического течения. Аура, головная боль. Продромальная и постдромальная фазы отсутствуют или их невозможно вычленить и общей картины. Особенно при токсикозе.
Офтальмическая форма
Глазной тип развивается при преимущественном стенозе артерий сетчатки глаза.
Чем опасна мигрень такого типа?
Возможно развитие необратимой дистрофии и дегенерации зрительного нерва, резкое падение зрения и частичная либо полная утрата способности видеть. Для подобной формы типично существование ауры без головной боли.
Признаки следующие:
- Аномальное расширение зрачка с одной стороны.
- Резкое падение остроты зрения. Туман в поле видимости, закрывающий обзор.
- Скотомы. Участки выпадения видимости. Человек не может видеть сквозь них. Субъективно скотома представляет собой черное пятно, которое закрывает часть изображения. Часто обнаруживается выпадение одноименных областей видимости. Например, височная область в левом глазу и одноименная в правом. Или височная область в левом глазу и противоположная в другом и т. д.
- Фотопсии. Ложное ощущения света в глазах. Вспышки в форме точек, дуг, простейших геометрических фигур, пятен. Видны даже в полной темноте. Представляют собой простейшие зрительные галлюцинации на фоне раздражения зрительных рецепторов.
- Птоз. Паралич верхнего века со стороны поражения.
- Невозможность сфокусировать взгляд. Двоение в глазах.
- В тяжелых случаях наступает полная односторонняя слепота.
Не всегда наблюдается поражение с одной стороны. Возможно вовлечение сразу обоих глаз. Клиника идентична.
Распространенность офтальмической разновидности — порядка 10% от общего количества в структуре мигрени. Данные разнятся.
Шейная мигрень
Развивается как итог течения болезней опорно-двигательного аппарата. В основном, виновниками шейной мигрени выступают остеохондроз, грыжи шейного отдела позвоночника. После качественного лечения основного состояния, вероятность рецидивов падает почти до нуля.
Для шейной формы характерны следующие симптомы:
- Боли в затылочной части головы, отдающие в лоб, темя, височные области.
- Сильные боли в шее.
- Слабость мускулатуры шеи. Сопровождается невозможностью удерживать голову в одном положении. Возможен временный парез или даже паралич.
- Непереносимость прикосновений к коже шеи. Чувствительность области существенно растет. Наблюдается жжение и усиление боли даже при легком касании.
- Нарушения зрения. В основном фотопсии и туман в поле видимости.
При обнаружении хотя бы части симптомов нужно обследовать пациентов в срочном порядке. Потому как можно легко спутать это состояние и базилярную мигрень, которая в разы повышает риски инсульта.
Базилярная форма
Считается наиболее опасной разновидностью, потому как примерно в 5-15% ситуаций без своевременной помощи провоцирует ишемический инсульт. Причина — недостаточное кровообращение в затылочной доле головного мозга, мозжечке в результате компрессии шейных артерий. Клиника примерно та же, что и в предыдущей ситуации. За тем исключением, что не наблюдается слабости мускулатуры.
Дифференциальная диагностика «на глаз» невозможна. Необходима срочная допплерография, дуплексное сканирование головного мозга. При необходимости назначаются прочие исследования.
Распространенность — порядка 5% от общего числа ситуаций.
Подробнее о данной форме читайте в отдельной статье.
Декапитированная разновидность
Характеризуется всеми признаками классического отклонения. Однако отсутствует большая часть нарушений. Зато во всей красе наблюдается аура. Явления различаются от случая к случаю. В основном это офтальмологические, слуховые признаки, вестибулярные проявления. Головная боль отсутствует. Это ключевой момент.
Детская разновидность
Встречается сравнительно редко, страдает не более 12% детей. Клиника нетипична, что вводит докторов в заблуждение. Начало вялое, головная боль слабая, невыраженная. Усиливается постепенно. Отличается двусторонним характером, сопровождается тошнотой, сонливостью. Ребенок становится слабым, вялым, стремится занять лежачее положение и меньше двигаться.
Приступ продолжается порядка 1-2 часов. Заканчивается рвотой. Более чем в половине случаев обнаруживается боль в животе. В совокупности с рвотой, тошнотой это наталкивает на мысли о проблемах с пищеварительным трактом. Нарушения вроде аппендицита исключаются в первую очередь. Затем приступают к поискам неврологической причины. Первая помощь как таковая не требуется. Важно, чтобы ребенок меньше двигался. Физическая активность приведет к усугублению. В обязательном порядке вызывают скорую помощь. Достоверная дифференциальная диагностика мигрени и прочих состояний возможна только в стационаре.
Абдоминальный тип
Редкая разновидность, обнаруживается всего в 5-8% ситуаций. Характеризуется одновременными головными болями по классическому, одностороннему типу и разлитыми болями в животе. Необходимо внимательно обследовать пострадавшего. Потому как можно ложно принять признаки заболеваний пищеварительного тракта за неврологические отклонения. В рамках рутинного отграничения, назначают прием препарата от мигрени. Если эффект есть — вопрос решается однозначно. Много информации дают специфические тесты, например, исследование симптомы Щеткина-Блюмберга, Ленандера и прочих.
Продолжительность приступа — от 3 часов до 3 суток.
Признаки абдоминальной мигрени у детей и взрослых, принципы лечения описаны здесь.
Атипичная форма (мигренозный статус)
Тяжелое состояние. Сопровождается течением приступа более 3-х суток или попеременным формированием повторов, которые идут один за другим. Основной дифференциальный признак — сочетание клиники мигрени и ее аномальной продолжительности.
Снять приступ мигрени жизненно необходимо. В отсутствии помощи последствия могут быть критическими. Осложнения включают в себя инфаркт, ишемический инсульт. Терапия проводится строго в стационарных условиях под постоянным наблюдением специалистов по неврологии.
Симптоматический комплекс вариативен. Каждая ситуация должна оцениваться отдельно.
Диагностика заболевания
Диагностика проводится неврологом в амбулаторных или стационарных условиях. Требуется установить истинную причину головной боли. Однако в случае с мигренью специфические органические отклонения со стороны тканей отсутствуют. Потому обследование преследует несколько целей. Исключить органические факторы, изменения, оценить жалобы больного, увязать все воедино. Далее показано динамическое наблюдение для уточнения диагноза. Нередко о мигрени говорят не сразу, а спустя какое-то время. Если приступ обнаруживается в больнице — говорить о расстройстве можно почти однозначно и сразу.
Среди методов диагностики:
- Устный опрос больного. Чтобы определиться с жалобами, составить единый симптоматический комплекс. В случае с рассматриваемой патологией — это один из ключевых методов выявления проблемы. Важно оценить характер боли, пациент должен рассказывать все в подробностях.
- Сбор анамнеза. Используется для выявления предполагаемого фактора становления проблемы. Огромную роль играет семейная история, потому как мигрень имеет наследственное происхождение в большинстве случаев. Оцениваются пагубные привычки. Образ жизни вообще, характер питания, профессиональной активности. Нужно брать в расчет множество факторов.
- МРТ головного мозга. При необходимости с контрастным усилением. Для исключения опухолей, органических нарушений. Назначается не всегда, врачи смотрят по ситуации.
- Рентгенография шейного отдела позвоночника. Метод выявления остеохондроза, нестабильности позвоночного столба, прочих патологий, которые могли бы сыграть роль.
- МРТ шейного отдела позвоночника. Преследует цель оценки мягких тканей. Без томографии почти невозможно надежно обнаружить грыжи, застарелые травмы. Исключить их без достаточных оснований нельзя.
- Электроэнцефалография. Чтобы исследовать особенности мозговой активности.
- Допплерография позвоночных артерий, дуплексное сканирование головного мозга. Задача — исследовать скорость и качество кровотока, трофики церебральных тканей.
- Ангиография по необходимости.
Перечень неполный. По мере надобности проводят и прочие исследования. Дифференциальная диагностика проводится с группой заболеваний: опухолями головного мозга, рассеянным склерозом, кластерной головной болью, инсультом, кровоизлиянием в оболочки мозга, менингитом, глаукомой (повышением внутриглазного давления), гипертоническим кризом. Вопрос решается однозначно только после оценки жалоб в системе с данными объективной диагностики.
Также необходимо отграничить типы мигрени между собой. Эта задача еще сложнее и требует динамического наблюдения на протяжении хотя бы 2-3 недель, бывает меньше.
Как отличить мигрень от обычной головной боли?
По характеру дискомфорта и сопутствующим либо предшествующим признакам. Также обнаруживается регулярность и систематичность в развитии эпизодов.
Лечение
Избавиться от мигрени, если она началась невозможно. Склонность к рецидивам остается на всю жизнь, но это не приговор. Есть возможность взять патологический процесс под контроль и устранить приступы на долгие годы, возможно на всю жизнь. Зависит от ситуации.
Как лечить отклонение?
В рамках терапии применяются препараты нескольких групп:
- Противовоспалительные нестероидного происхождения
Они обладают дополнительным обезболивающим эффектом. Основное наименование — Ибупрофен в различных модификациях, также его аналоги (Нурофен и иные).
- Обезболивающие
Анальгетики — Анальгин, Пенталгин. Снимают болевой синдром. Но только частично. Как противовоспалительные, так и классические обезболивающие назначаются при слабых приступах головной боли. В остальных ситуациях они не дают нужного эффекта.
- Триптаны
Их использование — золотой стандарт в деле лечения. Эти медикаменты дают ответ на вопрос как снять боль при мигрени, и специально предназначены для нормализации состояния. Назначаются средства первого поколения (Суматриптан и его аналоги) или второго поколения (Нарамиг, Зомиг). Второе поколения более безопасно и эффективно, вызывает меньше побочных явлений. Эффект от применения медикаментов триптанового ряда максимален, если принять средство в первый 10-15 минут от начала приступа. По мере прогрессирования эпизода, действенность пропорционально снижается. Средства от мигрени быстрого воздействия нужно всегда держать под рукой для купирования расстройства.
- Бета-блокаторы
Используются для лечения хронической формы. Назначаются в минимальных дозировках. Наиболее эффективен препарат Пропранолол, также хорошие результаты показывает Метопролол. Однако бета-блокаторы — средства для лечения болезней сердечно-сосудистой системы. Они оказывают влияние на сократительную способность миокарда, ЧСС понижается, что может быть опасно. Требуется точное дозирование.
Статья по теме: Таблетки от мигрени
Что принимать кроме названных средств?
В некоторых случаях назначаются антидепрессанты (Диазепам как основной). Это помогает снять тревожность и снизить вероятность рецидива. Хотя предпочтение следует отдать психотерапии, если такая возможность есть.
По необходимости — вальпроаты, противосудорожные. Главный — Топирамат.
Иногда практикуется лечение мигрени Ботоксом. Это метод терапии хронического расстройства, особенно, резистентного к прочим методам. Но, как правило, высокая сопротивляемость обусловлена неправильным применением лекарств, неверной схемой. Стоимость терапии Ботоксом значительная и не по карману большинству. К тому же провоцирует массу нежелательных явлений. Да и эффект продолжается недолго. Потому большого клинического смысла Ботокс не имеет.
Лечение в домашних условиях предполагает применение витаминно-минеральных комплексов для укрепления организма. Применять народные средства не рекомендуется. Они не обладают доказанной эффективностью, зато нередко провоцируют аллергические реакции, повышают чувствительность организма. Могут быть проблемы с применением классических медикаментов.
Лечится ли мигрень?
В полном смысле — нет. Но есть все шансы предотвратить рецидивы и забыть о расстройстве на долгое время.
Помимо собственно медикаментозного лечения, практикуется мануальная терапия. Массаж, лечебная физкультура. Иглорефлексотерапия по возможности, хотя необходимо найти грамотного специалиста, что сделать почти невозможно. В период беременности многие препараты противопоказаны. Потому терапия сводится к ситуативному назначению разрешенных средств и исключению триггерных факторов. Здесь вопросы лечения и профилактики тесно соприкасаются.
Прогноз и профилактика

Прогноз для жизни во всех случаях благоприятный. Негативные перспективы имеются только при длительно текущей, часто рецидивирующей базилярной мигрени или мигренозном статусе, потому как растут риски ишемического инсульта. Что касается трудоспособности, возможности учиться, реализовать профессиональные навыки — зависит от тяжести и частоты приступов. В любом случае, качественное лечение позволяет насколько возможно нормализовать состояние, вернуть пациенту активность, возможность действовать.
Профилактика мигрени не представляет больших трудностей. Рекомендации просты для выполнения.
Как снизить вероятность приступа?
- Адекватный сон. Не менее 8 часов, не более 10. На удобной жесткой подушке. При необходимости ортопедической. Желательно не задерживаться в одном положении, чтобы не спровоцировать застой крови в базилярном бассейне. Это фактор риска рецидива. Специально контролировать себя не нужно.
- Питание. Желательно ограничить потребление жирной пищи, сладкого, соли, острых блюд, консервов, полуфабрикатов. Строгих ограничений нет, главное соблюдать разумные пределы. Полный отказ, скорее всего, приведет к пищевым срывам и нарушениям эмоционального фона. Потому жесткие диеты строго противопоказаны. Кроме того, алиментарная недостаточность приведет к обострению.
- Исключение кофе, кофеинсодержащих напитков из рациона. Это строгое ограничение. Как вариант, можно заменить кофе растворимым цикорием.
- Разумная физическая активность. Пешие велосипедные прогулки, плавание. Но не тренажерные залы и прочие формы издевательства над организмом. Следует проконсультироваться с врачом ЛФК.
- Отказ от курения. При необходимости стоит обратиться к психотерапевту или наркологу для получения рекомендаций. Своими силами надежно и без последствий бросить курить крайне сложно.
- Отказ от спиртного. Полный. В крайних случаях допустимо потребление 20-30 мл качественного красного вина. На свой страх и риск. Этанол имеет свойство спазмировать сосуды, независимо от количества принятого алкоголя результат будет идентичен.
- Нормальный питьевой режим. Около 1,5-2 литров в сутки. В зависимости от состояния здоровья.
- Избегание стрессов. Практически невыполнимая рекомендация. Потому важно освоить техники расслабления. Релаксация позволит нормализовать эмоциональный фон, восстановить спокойствие. Если есть связь с профессиональной деятельностью, имеет смысл пересмотреть «точку приложения» собственных трудовых навыков.
- При необходимости нужно обращаться к психотерапевту для проведения лечения. Вместо антидепрессантов, также в рамках коррекции пагубных привычек, пищевого поведения.
Профилактика мигрени не представляет сложностей, но некоторые моменты могут быть непосильны для пациента даже с очень сильной волей. Тогда потребуется помощь.